વાઈ આવવી (આંચકી)
વાઈ (આંચકી) શું છે?
વાઈ (આંચકી) – Seizures એ મગજમાં થતી અસામાન્ય વિદ્યુત પ્રવૃત્તિનું પરિણામ છે, જે શરીરના હલનચલન, સંવેદનાઓ, વર્તન, જાગૃતિ અથવા ચેતનામાં અસ્થાયી ફેરફારોનું કારણ બને છે. તેને આંચકી અથવા ખેંચ પણ કહેવામાં આવે છે.
વાઈ (આંચકી) ના કેટલાક સામાન્ય લક્ષણો:
- ચોક્કસ સમય માટે બેભાન થઈ જવું
- શરીર સખત થઈ જવું અને ધ્રુજારી આવવી
- અચાનક પડી જવું
- કોઈ કારણ વગર સ્નાયુઓનું ખેંચાવું
- એક જ જગ્યાએ તાકી રહેવું
- વારંવાર આંખો પટપટાવવી
- ગૂંચવાયેલી અથવા મૂંઝાયેલી લાગણી
- અસામાન્ય સ્વાદ, ગંધ, લાગણી અથવા દ્રષ્ટિ અનુભવવી
જો કોઈ વ્યક્તિને વાઈનો હુમલો આવે તો તાત્કાલિક તબીબી સહાય લેવી જોઈએ.
વાઈ (આંચકી)ના કારણો શું છે?
વાઈ (આંચકી) – Seizures ઘણાં વિવિધ કારણોસર થઈ શકે છે. કેટલાક સામાન્ય કારણોમાં નીચેનાનો સમાવેશ થાય છે:
મગજની ઇજાઓ:
- માથામાં ગંભીર ઈજા
- સ્ટ્રોક
- મગજમાં ગાંઠ
- મગજનો ચેપ (મેનિન્જાઇટિસ, એન્સેફાલિટિસ)
- જન્મજાત મગજની ખામીઓ
અન્ય તબીબી પરિસ્થિતિઓ:
- ખૂબ તાવ આવવો (ખાસ કરીને બાળકોમાં)
- લોહીમાં સોડિયમ, કેલ્શિયમ અથવા ગ્લુકોઝનું નીચું સ્તર
- કિડની અથવા લીવરની નિષ્ફળતા
- ગર્ભાવસ્થા દરમિયાન એક્લેમ્પસિયા (હાઈ બ્લડ પ્રેશર અને આંચકી)
ઝેરી પદાર્થો અથવા દવાઓ:
- દારૂ અથવા ડ્રગ્સનો દુરુપયોગ અથવા ઉપાડ
- કેટલીક દવાઓની આડઅસર
- ઝેરી પદાર્થોના સંપર્કમાં આવવું
અન્ય પરિબળો:
- ઊંઘનો અભાવ
- તણાવ
- ચોક્કસ પ્રકાશ અથવા પેટર્ન (ફોટોસેન્સિટિવિટી)
ઘણી વખત, વાઈ (આંચકી)નું ચોક્કસ કારણ જાણી શકાતું નથી. આવા કિસ્સાઓમાં, તેને ઇડિયોપેથિક વાઈ કહેવામાં આવે છે.
જો તમને અથવા તમારા કોઈ ઓળખીતાને વાઈના હુમલાનો અનુભવ થાય, તો ડૉક્ટરની સલાહ લેવી મહત્વપૂર્ણ છે જેથી કારણ જાણી શકાય અને યોગ્ય સારવાર શરૂ કરી શકાય.
વાઈ (આંચકી) ના ચિહ્નો અને લક્ષણો શું છે?
વાઈ (આંચકી) ના ચિહ્નો અને લક્ષણો વ્યક્તિએ અનુભવેલા હુમલાના પ્રકાર અને મગજના કયા ભાગમાં વિદ્યુત પ્રવૃત્તિ શરૂ થાય છે તેના પર આધાર રાખે છે. દરેક વ્યક્તિ માટે લક્ષણો અલગ હોઈ શકે છે.
વાઈ (આંચકી) ના કેટલાક સામાન્ય ચિહ્નો અને લક્ષણો નીચે મુજબ છે:
હલનચલન સંબંધિત લક્ષણો:
- શરીર સખત થઈ જવું (ટોનિક હુમલા)
- હાથ અને પગનું અનિયંત્રિત ધ્રુજવું (ક્લોનિક હુમલા)
- સ્નાયુઓમાં ટૂંકા, આંચકાજનક ખેંચાણ (માયોક્લોનિક હુમલા)
- સ્નાયુઓનો સ્વર ગુમાવવો, જેના કારણે અચાનક પડી જવું (એટોનિક હુમલા)
- પુનરાવર્તિત હલનચલન જેમ કે હોઠ ચાટવા, ચાવવું, અથવા હાથ ઘસવા (જટિલ આંશિક હુમલા)
સંવેદના સંબંધિત લક્ષણો:
- અસામાન્ય સ્વાદ, ગંધ, સ્પર્શ, દ્રષ્ટિ અથવા શ્રાવ્ય સંવેદનાઓ અનુભવવી (ઓરા)
- ચક્કર આવવા
- નંબનેસ અથવા કળતરની લાગણી
- પ્રકાશના ચમકારા દેખાવા
માનસિક અથવા ભાવનાત્મક લક્ષણો:
- અસ્થાયી મૂંઝવણ
- ખાલી નજરે તાકી રહેવું અને પ્રતિભાવ ન આપવો (એબ્સેન્સ હુમલા)
- ચોક્કસ સમય માટે બેભાન થઈ જવું
- અચાનક ડર, ચિંતા અથવા આનંદની લાગણી
- ડેજા વુ (જાણીતી લાગતી અજાણી પરિસ્થિતિ) અથવા જમે વુ (અજાણી લાગતી જાણીતી પરિસ્થિતિ) ની લાગણી
અન્ય લક્ષણો:
- હૃદયના ધબકારા વધવા
- ચામડીનો રંગ બદલાવો (ફિક્કો અથવા લાલ થવો)
- લાળ પડવી
- પેશાબ અથવા મળ પર નિયંત્રણ ગુમાવવું
હુમલા પછી, વ્યક્તિ મૂંઝવણ, થાક, માથાનો દુખાવો અથવા સ્નાયુઓમાં દુખાવો અનુભવી શકે છે. તેને હુમલાની યાદ હોય પણ ખરી અને ન પણ હોય.
જો તમને અથવા તમારા કોઈ ઓળખીતાને આમાંના કોઈપણ લક્ષણોનો અનુભવ થાય, તો તાત્કાલિક તબીબી સલાહ લેવી મહત્વપૂર્ણ છે. વાઈનું યોગ્ય નિદાન અને સારવાર વ્યક્તિને સામાન્ય જીવન જીવવામાં મદદ કરી શકે છે.
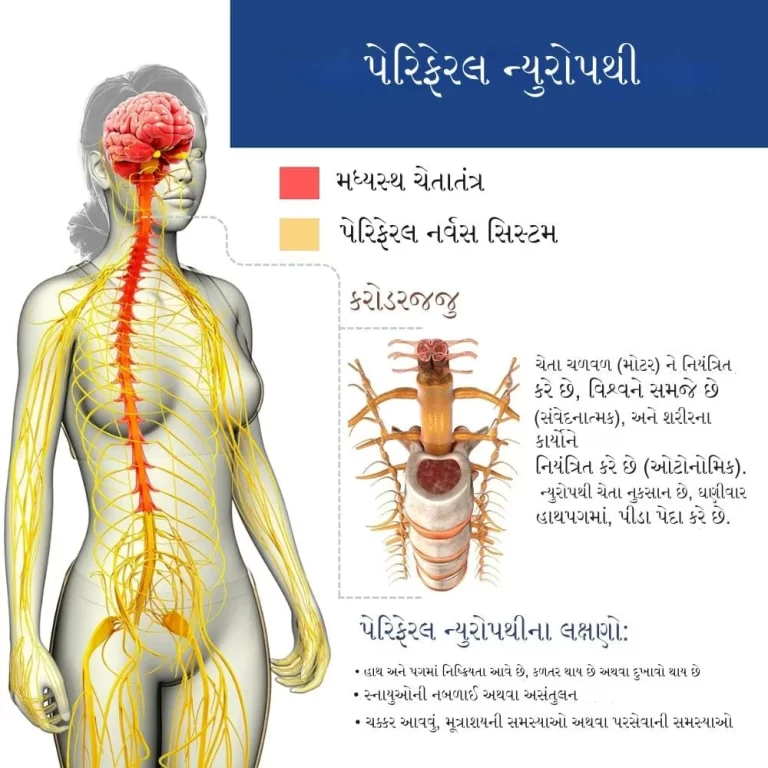
જ્યારે વાઈ (આંચકી) થાય છે ત્યારે મગજમાં શું થાય છે?
જ્યારે વાઈ (આંચકી) થાય છે, ત્યારે મગજમાં અસામાન્ય વિદ્યુત પ્રવૃત્તિનો અચાનક અને તીવ્ર વિસ્ફોટ થાય છે. સામાન્ય રીતે, મગજની કોષિકાઓ (ન્યુરોન્સ) એકબીજા સાથે નિયંત્રિત રીતે વિદ્યુત સંકેતો દ્વારા વાતચીત કરે છે, જે આપણા વિચારો, લાગણીઓ, હલનચલન અને સંવેદનાઓને નિયંત્રિત કરે છે.
વાઈના હુમલા દરમિયાન, આ સામાન્ય વિદ્યુત પ્રવૃત્તિ ખોરવાઈ જાય છે. એક અથવા વધુ વિસ્તારોમાં ન્યુરોન્સ એકસાથે અને અનિયંત્રિત રીતે ગોળીબાર કરવાનું શરૂ કરે છે, જેને “વિદ્યુત વાવાઝોડું” તરીકે વર્ણવી શકાય છે. આ અતિશય વિદ્યુત પ્રવૃત્તિ મગજના સામાન્ય કાર્યમાં વિક્ષેપ પાડે છે અને તેના કારણે વાઈના વિવિધ લક્ષણો જોવા મળે છે.
મગજમાં શું થાય છે તેના કેટલાક મુખ્ય પાસાઓ:
- અસામાન્ય ન્યુરોનલ ફાયરિંગ: સામાન્ય રીતે, મગજના ન્યુરોન્સ સ્વતંત્ર રીતે અને કોઈ ચોક્કસ લય વગર ફાયર કરે છે. હુમલા દરમિયાન, ઘણા ન્યુરોન્સ એક જ સમયે અને ખૂબ જ ઝડપથી વિદ્યુત આવેગ ઉત્પન્ન કરવાનું શરૂ કરે છે.
- ન્યુરોટ્રાન્સમીટર અસંતુલન: ન્યુરોટ્રાન્સમીટર્સ એ રાસાયણિક સંદેશવાહક છે જે ન્યુરોન્સ વચ્ચે સંકેતો પ્રસારિત કરે છે. વાઈના હુમલા દરમિયાન, ઉત્તેજક (જેમ કે ગ્લુટામેટ) અને અવરોધક (જેમ કે ગામા-એમિનોબ્યુટીરિક એસિડ – GABA) ન્યુરોટ્રાન્સમીટર્સનું સંતુલન ખોરવાઈ શકે છે, જે અતિશય ઉત્તેજના તરફ દોરી જાય છે.
- મગજના ચોક્કસ ભાગોની સંડોવણી: હુમલાનાં લક્ષણો એ વાત પર નિર્ભર કરે છે કે મગજનો કયો ભાગ આ અસામાન્ય વિદ્યુત પ્રવૃત્તિથી પ્રભાવિત થયો છે.
- જો પ્રવૃત્તિ મગજના એક નાના વિસ્તારમાં રહે છે (ફોકલ સીઝર), તો લક્ષણો હળવા હોઈ શકે છે, જેમ કે સ્નાયુમાં ખેંચાણ અથવા સંવેદનામાં ફેરફાર. વ્યક્તિ સભાન રહી શકે છે.
- જો પ્રવૃત્તિ મગજના બંને ગોળાર્ધમાં ફેલાય છે (જનરલાઇઝ્ડ સીઝર), તો લક્ષણો વધુ ગંભીર હોઈ શકે છે, જેમાં બેભાન થઈ જવું અને આખા શરીરમાં ધ્રુજારી આવવી (ટોનિક-ક્લોનિક હુમલા) શામેલ છે.
- વિદ્યુત પ્રવૃત્તિનો ફેલાવો: ફોકલ સીઝર જનરલાઇઝ્ડ સીઝરમાં પણ ફેરવાઈ શકે છે જો અસામાન્ય વિદ્યુત પ્રવૃત્તિ મગજના અન્ય ભાગોમાં ફેલાય છે.
હુમલા પછી, મગજને તેની સામાન્ય વિદ્યુત પ્રવૃત્તિમાં પાછા ફરવામાં થોડો સમય લાગે છે. આ સમયગાળા દરમિયાન, વ્યક્તિ મૂંઝવણ, થાક અથવા અન્ય પોસ્ટિક્ટલ લક્ષણો અનુભવી શકે છે.
ટૂંકમાં, વાઈનો હુમલો એ મગજમાં ન્યુરોન્સના અસામાન્ય અને અતિશય વિદ્યુત વિસર્જનનું પરિણામ છે, જે મગજના સામાન્ય કાર્યમાં અસ્થાયી વિક્ષેપ પાડે છે અને વિવિધ શારીરિક અને માનસિક લક્ષણોનું કારણ બને છે.
વાઈના પ્રકારો અને તેમના હુમલાના લક્ષણો શું છે?
વાઈ (આંચકી) ના મુખ્ય બે પ્રકાર છે:
1. ફોકલ સીઝર (Focal Seizures): આ પ્રકારની આંચકી મગજના એક જ ભાગમાં શરૂ થાય છે. તેના લક્ષણો આના પર નિર્ભર કરે છે કે મગજનો કયો ભાગ પ્રભાવિત થયો છે. ફોકલ સીઝરના બે પેટા પ્રકાર છે:
- ફોકલ અવેર સીઝર (Focal Aware Seizures): આમાં વ્યક્તિ બેભાન થતો નથી. તેને પોતાના આસપાસના વાતાવરણનું ભાન હોય છે. લક્ષણોમાં નીચેનાનો સમાવેશ થઈ શકે છે:
- શરીરના કોઈ એક ભાગમાં ખેંચાણ અથવા ઝણઝણાટી આવવી (દા.ત. હાથ, પગ, ચહેરો)
- અસામાન્ય સ્વાદ અથવા ગંધ આવવી
- ચોક્કસ અવાજો સંભળાવવા
- દ્રષ્ટિમાં ફેરફાર થવો (દા.ત. ચમકતી લાઈટો દેખાવી)
- અચાનક તીવ્ર લાગણીઓ અનુભવવી (દા.ત. ડર, આનંદ)
- પેટમાં વિચિત્ર લાગણી થવી
- ડેજા વુ (જાણીતી લાગતી અજાણી પરિસ્થિતિ) ની લાગણી થવી
- ફોકલ ઇમ્પેરડ અવેરનેસ સીઝર (Focal Impaired Awareness Seizures): આમાં વ્યક્તિની સભાનતા અથવા જાગૃતિમાં ફેરફાર થાય છે. તે મૂંઝાયેલો અથવા બેભાન જેવો લાગી શકે છે. લક્ષણોમાં ઉપર જણાવેલા લક્ષણો ઉપરાંત નીચેનાનો સમાવેશ થઈ શકે છે:
- ખાલી નજરે તાકી રહેવું
- આસપાસના લોકોની વાતનો જવાબ ન આપવો
- અકારણ હલનચલન કરવું જેમ કે હોઠ ચાટવા, હાથ ઘસવા, કપડાં ખેંચવા
- હુમલા પછી શું થયું તેની યાદ ન રહેવી
કેટલીકવાર ફોકલ સીઝર મગજના બંને ભાગોમાં ફેલાઈ શકે છે અને જનરલાઇઝ્ડ ટોનિક-ક્લોનિક સીઝરમાં પરિણમી શકે છે.
2. જનરલાઇઝ્ડ સીઝર (Generalized Seizures): આ પ્રકારની આંચકી મગજના બંને ભાગોમાં એકસાથે શરૂ થાય છે. તેમાં સામાન્ય રીતે સભાનતા ગુમાવવી અને શરીરના બંને બાજુએ હલનચલન જોવા મળે છે. જનરલાઇઝ્ડ સીઝરના કેટલાક પ્રકારો અને તેમના લક્ષણો નીચે મુજબ છે:
- એબ્સેન્સ સીઝર (Absence Seizures): જેને પહેલાં “પેટીટ માલ” કહેવાતું હતું. આમાં વ્યક્તિ અચાનક થોડી સેકન્ડો માટે ખાલી નજરે તાકી રહે છે અથવા થોડી હલકી હલનચલન કરે છે જેમ કે આંખો પટપટાવવી અથવા હોઠ ચાટવા. તે જાણે કે દિવસમાં સપના જોતો હોય તેવું લાગે છે અને હુમલા પછી તરત જ સામાન્ય થઈ જાય છે.
- ટોનિક સીઝર (Tonic Seizures): આમાં શરીરના સ્નાયુઓ અચાનક સખત થઈ જાય છે, જેના કારણે વ્યક્તિ પડી શકે છે.
- એટોનિક સીઝર (Atonic Seizures): જેને “ડ્રોપ એટેક” પણ કહેવાય છે. આમાં સ્નાયુઓનો સ્વર અચાનક ગુમાવાઈ જાય છે, જેના કારણે વ્યક્તિ ઢીલો પડી જાય છે અને પડી જાય છે.
- ક્લોનિક સીઝર (Clonic Seizures): આમાં શરીરના હાથ, પગ અને ચહેરાના સ્નાયુઓમાં વારંવાર ખેંચાણ અથવા ધ્રુજારી આવે છે.
- માયોક્લોનિક સીઝર (Myoclonic Seizures): આમાં શરીરના કોઈ એક ભાગમાં અથવા આખા શરીરમાં અચાનક ટૂંકા આંચકા આવે છે.
- ટોનિક-ક્લોનિક સીઝર (Tonic-Clonic Seizures): જેને પહેલાં “ગ્રાન્ડ માલ” કહેવાતું હતું. આ સૌથી સામાન્ય અને તીવ્ર પ્રકારની આંચકી છે. તેમાં બે તબક્કા હોય છે:
- ટોનિક તબક્કો: વ્યક્તિ બેભાન થઈ જાય છે અને તેના સ્નાયુઓ સખત થઈ જાય છે, જેના કારણે તે પડી શકે છે. શ્વાસ લેવામાં તકલીફ થઈ શકે છે અને ચહેરો વાદળી પડી શકે છે.
- ક્લોનિક તબક્કો: સ્નાયુઓમાં ધ્રુજારી આવે છે અને હાથ-પગ આંચકા મારે છે. લાળ પડી શકે છે અને જીભ કપાઈ શકે છે. પેશાબ અથવા મળ પર નિયંત્રણ ગુમાવી શકાય છે.
હુમલો સામાન્ય રીતે થોડી મિનિટો ચાલે છે, ત્યારબાદ વ્યક્તિ મૂંઝવણ, થાક અને સ્નાયુઓમાં દુખાવો અનુભવી શકે છે.
વાઈના પ્રકાર અને તેના લક્ષણોનું યોગ્ય નિદાન અને સમજણ સારવાર માટે ખૂબ જ મહત્વપૂર્ણ છે. જો તમને અથવા તમારા કોઈ ઓળખીતાને વાઈના હુમલાના લક્ષણો જણાય તો તાત્કાલિક ડૉક્ટરની સલાહ લો.
વાઈ (આંચકી) હુમલાના ટ્રિગર્સના કારણો શું છે?
વાઈ (આંચકી) ના હુમલા દરેક વ્યક્તિ માટે અલગ-અલગ પરિબળો દ્વારા શરૂ થઈ શકે છે. આ પરિબળોને ટ્રિગર્સ કહેવામાં આવે છે. બધા વાઈ ધરાવતા લોકો માટે સમાન ટ્રિગર્સ લાગુ પડતા નથી, અને કેટલાક લોકો માટે કોઈ ચોક્કસ ટ્રિગર ઓળખી શકાતું નથી.
વાઈના હુમલા માટેના કેટલાક સામાન્ય ટ્રિગર્સ નીચે મુજબ છે:
જીવનશૈલી સંબંધિત પરિબળો:
- ઊંઘનો અભાવ: અપૂરતી અથવા અનિયમિત ઊંઘ એ ઘણા લોકો માટે એક સામાન્ય ટ્રિગર છે.
- તણાવ: શારીરિક અથવા માનસિક તણાવ હુમલાની સંભાવના વધારી શકે છે.
- થાક: વધુ પડતું શારીરિક અથવા માનસિક કાર્ય કરવાથી થાક લાગવો પણ હુમલાને ઉત્તેજિત કરી શકે છે.
- દારૂનો ઉપયોગ અથવા છોડવો: વધુ પડતો દારૂ પીવો અથવા અચાનક દારૂ છોડી દેવો હુમલાનું કારણ બની શકે છે.
- ડ્રગ્સનો દુરુપયોગ: કેટલીક ગેરકાયદેસર દવાઓ હુમલાને ઉત્તેજિત કરી શકે છે.
- ડીહાઇડ્રેશન: શરીરમાં પાણીની કમી થવી પણ હુમલાનું કારણ બની શકે છે.
- ભૂખ્યા રહેવું અથવા લો બ્લડ સુગર: લાંબા સમય સુધી ભોજન ન લેવું અથવા લો બ્લડ સુગર (હાઈપોગ્લાયસીમિયા) હુમલાને ટ્રિગર કરી શકે છે.
પર્યાવરણીય પરિબળો:
- ચોક્કસ પ્રકાશ અથવા પેટર્ન (ફોટોસેન્સિટિવિટી): તેજસ્વી ચમકતી લાઈટો, સ્ટ્રોબ લાઈટો, અથવા ટીવી/કમ્પ્યુટર સ્ક્રીન પરની અમુક પેટર્ન કેટલાક લોકોમાં હુમલાને ઉત્તેજિત કરી શકે છે.
સ્ત્રીઓ માટેના વિશિષ્ટ પરિબળો:
- હોર્મોનલ ફેરફારો: માસિક ચક્ર દરમિયાન હોર્મોન્સમાં થતા ફેરફારો કેટલીક સ્ત્રીઓમાં હુમલાને અસર કરી શકે છે (કેટામેનિયલ વાઈ).
અન્ય તબીબી પરિસ્થિતિઓ:
- તાવ અથવા બીમારી: તાવ અથવા અન્ય કોઈ બીમારી પણ હુમલાની સંભાવના વધારી શકે છે.
- દવાઓ ચૂકી જવી: વાઈની દવાઓ નિયમિત રીતે ન લેવી એ હુમલાનું એક મુખ્ય કારણ છે.
- કેટલીક દવાઓની આડઅસર: કેટલીક અન્ય તબીબી પરિસ્થિતિઓ માટે લેવામાં આવતી દવાઓ વાઈના હુમલાને ટ્રિગર કરી શકે છે.
દરેક વ્યક્તિ માટે ટ્રિગર્સ અલગ હોઈ શકે છે. જો તમને વાઈ હોય, તો તમારા માટે કયા પરિબળો હુમલાને ઉત્તેજિત કરે છે તે ઓળખવું મહત્વપૂર્ણ છે. હુમલાની ડાયરી રાખવી અને તમારા ડૉક્ટર સાથે આ માહિતી શેર કરવી ઉપયોગી થઈ શકે છે. તમારા ટ્રિગર્સને ઓળખીને અને તેને ટાળીને તમે હુમલાની આવર્તન ઘટાડી શકો છો.
કોને વાઈ (આંચકી)નું જોખમ વધારે છે?
કોઈપણ વ્યક્તિને વાઈ (આંચકી) આવી શકે છે, પરંતુ કેટલાક પરિબળો વ્યક્તિના જોખમને વધારે છે:
વય:
- બાળકોમાં, ખાસ કરીને જન્મના પહેલા વર્ષમાં વાઈનું જોખમ વધારે હોય છે.
- વૃદ્ધોમાં પણ સ્ટ્રોક, અલ્ઝાઇમર રોગ અને અન્ય પરિસ્થિતિઓને કારણે વાઈનું જોખમ વધે છે.
કૌટુંબિક ઇતિહાસ:
- જો તમારા પરિવારમાં કોઈને વાઈ હોય, તો તમને વાઈ થવાનું જોખમ વધારે છે. કેટલાક પ્રકારની વાઈ આનુવંશિક હોઈ શકે છે.
માથામાં ઈજા:
- કાર અકસ્માત, પડી જવું અથવા અન્ય કોઈ કારણોસર માથામાં ગંભીર ઈજા થવાથી વાઈ થવાનું જોખમ વધી જાય છે.
મગજની પરિસ્થિતિઓ:
- સ્ટ્રોક, મગજમાં ગાંઠ, મગજનો ચેપ (મેનિન્જાઇટિસ, એન્સેફાલિટિસ) અથવા મગજની અન્ય પરિસ્થિતિઓ વાઈનું જોખમ વધારે છે.
જન્મ પહેલાંની સમસ્યાઓ:
- ગર્ભાવસ્થા દરમિયાન માતાને ચેપ લાગવો, કુપોષણ અથવા જન્મ સમયે બાળકને ઓક્સિજનની કમી થવી જેવા પરિબળો બાળકને વાઈ થવાનું જોખમ વધારી શકે છે.
વિકાસલક્ષી વિકૃતિઓ:
- ઓટિઝમ સ્પેક્ટ્રમ ડિસઓર્ડર અને અન્ય વિકાસલક્ષી વિકૃતિઓ ધરાવતા લોકોમાં વાઈનું જોખમ વધારે હોય છે.
અન્ય તબીબી પરિસ્થિતિઓ:
- અલ્ઝાઇમર રોગ, સ્ટ્રોક, મગજની ગાંઠ અને ચેપી રોગો જેવા કેટલાક રોગો વાઈનું જોખમ વધારી શકે છે.
બાળપણમાં આંચકીનો ઇતિહાસ:
- જે બાળકોને તાવને કારણે લાંબા સમય સુધી આંચકી આવી હોય અથવા અન્ય નર્વસ સિસ્ટમ સંબંધિત સમસ્યાઓ હોય તેઓમાં વાઈ થવાનું જોખમ થોડું વધારે હોઈ શકે છે.
જો તમારામાં આમાંના કોઈપણ જોખમી પરિબળો હોય, તો પણ તમને વાઈ થશે જ એવું જરૂરી નથી. જો તમને વાઈ વિશે કોઈ ચિંતા હોય, તો તમારા ડૉક્ટર સાથે વાત કરવી મહત્વપૂર્ણ છે.
કયા રોગો વાઈ (આંચકી) સાથે સંકળાયેલા હોઈ શકે છે?
ઘણા રોગો વાઈ (આંચકી) સાથે સંકળાયેલા હોઈ શકે છે, કારણ કે વાઈ એ મગજની અસામાન્ય વિદ્યુત પ્રવૃત્તિનું પરિણામ છે, અને ઘણી પરિસ્થિતિઓ મગજને અસર કરી શકે છે. અહીં કેટલાક મુખ્ય રોગો અને પરિસ્થિતિઓ જણાવ્યા છે જે વાઈ સાથે સંકળાયેલા હોઈ શકે છે:
મગજની ઇજાઓ અને પરિસ્થિતિઓ:
- માથામાં ઇજા (Head Trauma): ગંભીર માથાની ઇજાઓ, જેમ કે અકસ્માતોમાં થતી ઇજાઓ, વાઈનું કારણ બની શકે છે.
- સ્ટ્રોક (Stroke): મગજમાં લોહીનો પુરવઠો અટકાવવાથી થતું નુકસાન વાઈ તરફ દોરી શકે છે, ખાસ કરીને વૃદ્ધોમાં.
- મગજમાં ગાંઠ (Brain Tumor): મગજમાં થતી ગાંઠો સામાન્ય મગજની પ્રવૃત્તિમાં ખલેલ પહોંચાડી શકે છે અને વાઈનું કારણ બની શકે છે.
- મગજનો ચેપ (Brain Infections): મેનિન્જાઇટિસ (Meningitis), એન્સેફાલિટિસ (Encephalitis) અને મગજનો અન્ય ચેપ વાઈનું જોખમ વધારે છે.
- જન્મજાત મગજની ખામીઓ (Congenital Brain Malformations): જન્મથી હાજર મગજની રચનામાં ખામીઓ વાઈનું કારણ બની શકે છે.
- અલ્ઝાઇમર રોગ અને અન્ય ડિમેન્શિયા (Alzheimer’s Disease and other Dementias): આ રોગોમાં મગજના કોષોને નુકસાન થવાથી વાઈનું જોખમ વધી શકે છે.
- મલ્ટીપલ સ્ક્લેરોસિસ (Multiple Sclerosis – MS): આ રોગમાં મગજ અને કરોડરજ્જુના ચેતા તંતુઓને નુકસાન થાય છે, જે વાઈનું કારણ બની શકે છે.
- સેરેબ્રલ પાલ્સી (Cerebral Palsy): જન્મ સમયે અથવા બાળપણમાં મગજને થયેલ નુકસાન વાઈ સાથે સંકળાયેલું હોઈ શકે છે.
અન્ય તબીબી પરિસ્થિતિઓ:
- હાઈ બ્લડ પ્રેશર (Hypertension): ગંભીર અને અનિયંત્રિત હાઈ બ્લડ પ્રેશર મગજને અસર કરી શકે છે અને વાઈનું કારણ બની શકે છે.
- કિડનીની નિષ્ફળતા (Kidney Failure): શરીરમાં ઝેરી તત્વો જમા થવાથી મગજની કાર્યક્ષમતા પર અસર થઈ શકે છે અને વાઈ આવી શકે છે.
- લીવરની નિષ્ફળતા (Liver Failure): લીવરની ગંભીર સમસ્યાઓ પણ મગજને અસર કરી શકે છે અને વાઈનું કારણ બની શકે છે.
- લોહીમાં ગ્લુકોઝનું અસામાન્ય સ્તર (Abnormal Blood Glucose Levels): ખૂબ ઓછું (હાઈપોગ્લાયસીમિયા) અથવા ખૂબ વધારે (હાઈપરગ્લાયસીમિયા) બ્લડ સુગર વાઈને ઉત્તેજિત કરી શકે છે.
- લોહીમાં ઇલેક્ટ્રોલાઇટ્સનું અસંતુલન (Electrolyte Imbalance): સોડિયમ, કેલ્શિયમ અને મેગ્નેશિયમ જેવા ઇલેક્ટ્રોલાઇટ્સનું અસંતુલન મગજની વિદ્યુત પ્રવૃત્તિને અસર કરી શકે છે.
- ઓટોઇમ્યુન રોગો (Autoimmune Diseases): કેટલીક ઓટોઇમ્યુન પરિસ્થિતિઓ મગજ પર હુમલો કરી શકે છે અને વાઈનું કારણ બની શકે છે.
વિકાસલક્ષી અને આનુવંશિક પરિસ્થિતિઓ:
- ઓટિઝમ સ્પેક્ટ્રમ ડિસઓર્ડર (Autism Spectrum Disorder – ASD): ઓટિઝમ ધરાવતા લોકોમાં વાઈનું જોખમ વધારે હોય છે.
- ડાઉન સિન્ડ્રોમ (Down Syndrome): આ આનુવંશિક સ્થિતિ વાઈનું જોખમ વધારે છે.
- ટ્યુબરસ સ્ક્લેરોસિસ (Tuberous Sclerosis): આ એક આનુવંશિક રોગ છે જે મગજમાં ગાંઠોનું કારણ બને છે અને વાઈ સાથે સંકળાયેલ છે.
- ન્યુરોફાઈબ્રોમેટોસિસ (Neurofibromatosis): આ આનુવંશિક સ્થિતિમાં ચેતા તંત્રમાં ગાંઠો વિકસે છે અને વાઈનું જોખમ વધારે છે.
આ યાદી સંપૂર્ણ નથી, અને અન્ય ઘણી ઓછી સામાન્ય પરિસ્થિતિઓ પણ વાઈ સાથે સંકળાયેલી હોઈ શકે છે. જો તમને અથવા તમારા કોઈ ઓળખીતાને વાઈ હોય, તો તેના કારણને ઓળખવા અને યોગ્ય સારવાર માટે ડૉક્ટરની સલાહ લેવી મહત્વપૂર્ણ છે.
વાઈ (આંચકી)નું નિદાન કેવી રીતે કરવું?
વાઈ (આંચકી) નું નિદાન કરવા માટે ડૉક્ટરો વિવિધ પદ્ધતિઓનો ઉપયોગ કરે છે, જેમાં વ્યક્તિના તબીબી ઇતિહાસ, શારીરિક તપાસ અને કેટલીક વિશેષ તપાસોનો સમાવેશ થાય છે. ચોક્કસ નિદાન એ યોગ્ય સારવાર શરૂ કરવા માટે ખૂબ જ મહત્વપૂર્ણ છે.
વાઈના નિદાનની મુખ્ય પ્રક્રિયાઓ નીચે મુજબ છે:
1. તબીબી ઇતિહાસ (Medical History):
- હુમલાનું વિગતવાર વર્ણન: ડૉક્ટર તમને અથવા તમારી સાથે રહેલા વ્યક્તિને હુમલા પહેલાં, દરમિયાન અને પછી શું થયું તેનું વિગતવાર વર્ણન કરવા માટે કહેશે. તેમાં હુમલાની શરૂઆત કેવી રીતે થઈ, કેવા લક્ષણો જોવા મળ્યા (જેમ કે હલનચલન, સંવેદનાઓ, વર્તન, સભાનતામાં ફેરફાર), તે કેટલો સમય ચાલ્યો અને હુમલા પછી શું થયું તે વિશે પૂછવામાં આવશે.
- અગાઉના હુમલાઓ: જો આ પહેલો હુમલો ન હોય, તો ડૉક્ટર અગાઉના હુમલાઓની આવર્તન, પ્રકાર અને સંજોગો વિશે જાણકારી મેળવશે.
- તબીબી ઇતિહાસ: ડૉક્ટર તમારી અગાઉની તબીબી પરિસ્થિતિઓ, દવાઓ, એલર્જીઓ અને કોઈ પણ તાજેતરની બીમારીઓ અથવા ઇજાઓ વિશે પૂછશે.
- કૌટુંબિક ઇતિહાસ: પરિવારમાં કોઈને વાઈ અથવા અન્ય નર્વસ સિસ્ટમ સંબંધિત સમસ્યાઓ છે કે કેમ તે વિશે પૂછવામાં આવશે, કારણ કે વાઈ આનુવંશિક હોઈ શકે છે.
- સંભવિત ટ્રિગર્સ: ડૉક્ટર તમને એવા કોઈ પરિબળો વિશે પૂછી શકે છે જે હુમલાને ઉત્તેજિત કરતા હોય તેવું લાગે છે (જેમ કે ઊંઘનો અભાવ, તણાવ, પ્રકાશ, વગેરે).
2. શારીરિક અને ન્યુરોલોજીકલ તપાસ (Physical and Neurological Examination):
- ડૉક્ટર તમારું સામાન્ય શારીરિક સ્વાસ્થ્ય તપાસશે.
- ન્યુરોલોજીકલ તપાસમાં માનસિક સ્થિતિ, સંકલન, ચાલવાની રીત, સંવેદનાઓ, રીફ્લેક્સ અને ચેતા કાર્યનું મૂલ્યાંકન કરવામાં આવશે. આ તપાસ મગજ અથવા નર્વસ સિસ્ટમમાં કોઈ સમસ્યા છે કે કેમ તે જાણવામાં મદદ કરે છે.
3. ઇલેક્ટ્રોએન્સિફેલોગ્રામ (Electroencephalogram – EEG):
- આ વાઈના નિદાન માટે સૌથી મહત્વપૂર્ણ તપાસ છે. EEG એ મગજની વિદ્યુત પ્રવૃત્તિને માપવા માટેની એક પીડારહિત પ્રક્રિયા છે.
- તમારા માથા પર નાના ઇલેક્ટ્રોડ્સ લગાવવામાં આવે છે, જે મગજમાંથી આવતા વિદ્યુત સંકેતોને રેકોર્ડ કરે છે.
- EEG પેટર્નમાં અસામાન્ય તરંગો વાઈની હાજરી સૂચવી શકે છે.
- કેટલીકવાર, સામાન્ય EEG પરિણામો હોવા છતાં પણ વાઈ હોઈ શકે છે, કારણ કે અસામાન્ય પ્રવૃત્તિ ફક્ત હુમલા દરમિયાન જ દેખાઈ શકે છે. આવા કિસ્સાઓમાં, ડૉક્ટર સ્લીપ-ડેપ્રાઇવ્ડ EEG (ઊંઘ્યા વગર અથવા ઓછી ઊંઘ સાથે કરવામાં આવતું EEG) અથવા લાંબા ગાળાનું વિડિયો-EEG મોનિટરિંગ કરવાની સલાહ આપી શકે છે. વિડિયો-EEG માં EEG રેકોર્ડિંગ સાથે વ્યક્તિનું વિડિયો રેકોર્ડિંગ પણ કરવામાં આવે છે જેથી હુમલા દરમિયાન થતી શારીરિક હલનચલનને વિદ્યુત પ્રવૃત્તિ સાથે સરખાવી શકાય.
4. મગજની ઇમેજિંગ તપાસો (Brain Imaging Tests):
- મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ (Magnetic Resonance Imaging – MRI): MRI મગજની વિગતવાર તસવીરો બનાવે છે. તેનો ઉપયોગ મગજમાં ગાંઠો, સ્ટ્રોક, ઇજાઓ અથવા અન્ય માળખાકીય ખામીઓને શોધવા માટે થાય છે જે વાઈનું કારણ બની શકે છે.
- કમ્પ્યુટેડ ટોમોગ્રાફી (Computed Tomography – CT Scan): CT સ્કેન એક્સ-રે નો ઉપયોગ કરીને મગજની તસવીરો બનાવે છે. તે MRI જેટલું વિગતવાર નથી હોતું, પરંતુ તે લોહી નીકળવું અથવા મોટી ગાંઠો જેવી તાત્કાલિક સમસ્યાઓને શોધવામાં મદદરૂપ થઈ શકે છે.
5. લોહીની તપાસ (Blood Tests):
- લોહીની તપાસ શરીરમાં ચેપ, લોહીમાં શર્કરાનું સ્તર, ઇલેક્ટ્રોલાઇટ્સનું સ્તર અને કિડની અથવા લીવરની કાર્યક્ષમતા જેવી પરિસ્થિતિઓને તપાસવા માટે કરવામાં આવે છે, જે ક્યારેક વાઈ સાથે સંકળાયેલી હોઈ શકે છે.
6. અન્ય તપાસો (Other Tests):
- ચોક્કસ પરિસ્થિતિઓમાં, ડૉક્ટર અન્ય વિશેષ તપાસોની ભલામણ કરી શકે છે.
નિદાન પ્રક્રિયામાં સમય લાગી શકે છે, અને કેટલીકવાર વાઈના કારણને ચોક્કસ રીતે ઓળખવું શક્ય નથી હોતું. જો કે, લક્ષણોનું યોગ્ય મૂલ્યાંકન અને ઉપરોક્ત તપાસોની મદદથી ડૉક્ટર વાઈનું નિદાન કરી શકે છે અને યોગ્ય સારવાર યોજના બનાવી શકે છે. જો તમને અથવા તમારા કોઈ ઓળખીતાને વાઈના હુમલાનો અનુભવ થાય, તો તાત્કાલિક ડૉક્ટરની સલાહ લેવી મહત્વપૂર્ણ છે.
વાઈ (આંચકી)ની સારવાર શું છે?
વાઈ (આંચકી) ની સારવારનો મુખ્ય ધ્યેય હુમલાની આવર્તન અને તીવ્રતાને ઘટાડવાનો અથવા સંપૂર્ણપણે બંધ કરવાનો છે, જેથી વ્યક્તિ સામાન્ય અને સક્રિય જીવન જીવી શકે. સારવાર વ્યક્તિના વાઈના પ્રકાર, કારણો, ઉંમર અને એકંદર સ્વાસ્થ્ય પર આધાર રાખે છે.
વાઈની સારવારમાં મુખ્યત્વે નીચેનાનો સમાવેશ થાય છે:
1. દવાઓ (Antiepileptic Drugs – AEDs):
- આ વાઈની સારવારનો સૌથી સામાન્ય અને મહત્વપૂર્ણ ભાગ છે. ઘણી જુદી જુદી પ્રકારની એન્ટિએપિલેપ્ટિક દવાઓ ઉપલબ્ધ છે, અને ડૉક્ટર તમારા વાઈના પ્રકાર અને તમારી વ્યક્તિગત જરૂરિયાતોને આધારે યોગ્ય દવા પસંદ કરશે.
- કેટલીક દવાઓ દિવસમાં એકવાર લેવાની હોય છે, જ્યારે કેટલીક દિવસમાં બે કે ત્રણ વાર લેવાની જરૂર પડી શકે છે.
- દવાઓની માત્રા ધીમે ધીમે શરૂ કરવામાં આવે છે અને જરૂરિયાત મુજબ વધારવામાં આવે છે.
- દવાઓ નિયમિતપણે અને ડૉક્ટરની સૂચના મુજબ લેવી ખૂબ જ મહત્વપૂર્ણ છે. દવા છોડવાથી અથવા ડોઝમાં ફેરફાર કરવાથી હુમલા પાછા આવી શકે છે.
- કેટલીક દવાઓની આડઅસરો હોઈ શકે છે, જેમ કે થાક, ચક્કર આવવા, વજનમાં ફેરફાર અથવા યાદશક્તિની સમસ્યાઓ. જો તમને કોઈ આડઅસર જણાય તો તરત જ તમારા ડૉક્ટરને જણાવો.
- ઘણા લોકો એક જ દવા દ્વારા તેમના હુમલાને નિયંત્રિત કરી શકે છે, જ્યારે કેટલાક લોકોને બે અથવા વધુ દવાઓની જરૂર પડી શકે છે.
- દવાઓ વાઈને સંપૂર્ણપણે મટાડતી નથી, પરંતુ તે હુમલાને નિયંત્રિત કરવામાં મદદ કરે છે. ઘણા લોકો લાંબા સમય સુધી દવાઓ લેવાની જરૂર પડે છે, જ્યારે કેટલાક લોકો અમુક વર્ષો પછી દવાઓ બંધ કરી શકે છે જો તેઓ ઘણા વર્ષો સુધી હુમલા મુક્ત રહે.
2. આહાર ઉપચાર (Dietary Therapy):
- કેટોજેનિક આહાર (Ketogenic Diet): આ આહારમાં ચરબીનું પ્રમાણ ખૂબ વધારે હોય છે, પ્રોટીન અને કાર્બોહાઇડ્રેટ્સનું પ્રમાણ ખૂબ ઓછું હોય છે. આ આહાર શરીરને કીટોસિસ નામની સ્થિતિમાં લાવે છે, જેમાં શરીર ઊર્જા માટે ચરબીનો ઉપયોગ કરે છે. કેટલાક બાળકો અને પુખ્તોમાં જેમને દવાઓથી હુમલા નિયંત્રિત નથી થતા તેમના માટે આ આહાર અસરકારક સાબિત થઈ શકે છે. આ આહાર ડૉક્ટર અને ડાયેટિશિયનની દેખરેખ હેઠળ જ લેવો જોઈએ.
- એટકિન્સ આહાર (Atkins Diet) અને લો ગ્લાયસેમિક ઇન્ડેક્સ આહાર (Low Glycemic Index Diet): આ અન્ય આહાર પદ્ધતિઓ છે જે કેટલાક લોકોમાં હુમલાને નિયંત્રિત કરવામાં મદદરૂપ થઈ શકે છે, પરંતુ તે કેટોજેનિક આહાર જેટલી કડક નથી.
3. સર્જરી (Surgery):
- જો દવાઓ હુમલાને નિયંત્રિત કરવામાં નિષ્ફળ જાય અને હુમલા મગજના કોઈ ચોક્કસ ભાગમાં શરૂ થતા હોય જેને સુરક્ષિત રીતે દૂર કરી શકાય, તો સર્જરી એક વિકલ્પ હોઈ શકે છે.
- વાઈ માટેની કેટલીક સર્જિકલ પ્રક્રિયાઓમાં નીચેનાનો સમાવેશ થાય છે:
- રિસેક્શન સર્જરી (Resection Surgery): મગજનો તે ભાગ દૂર કરવામાં આવે છે જ્યાંથી હુમલા શરૂ થાય છે.
- લેઝર એબ્લેશન (Laser Ablation): લેસરનો ઉપયોગ કરીને હુમલા શરૂ થતા મગજના નાના વિસ્તારને નાશ કરવામાં આવે છે.
- ડીપ બ્રેઈન સ્ટિમ્યુલેશન (Deep Brain Stimulation – DBS): મગજમાં ઇલેક્ટ્રોડ્સ રોપવામાં આવે છે જે વિદ્યુત સંકેતો મોકલીને હુમલાને નિયંત્રિત કરવામાં મદદ કરે છે.
- વેગસ નર્વ સ્ટિમ્યુલેશન (Vagus Nerve Stimulation – VNS): ગળામાં વેગસ નર્વની નીચે એક નાનું ઉપકરણ રોપવામાં આવે છે જે નિયમિતપણે મગજને વિદ્યુત સંકેતો મોકલે છે અને હુમલાની આવર્તન અને તીવ્રતા ઘટાડવામાં મદદ કરી શકે છે.
- રેસ્પોન્સિવ ન્યુરોસ્ટિમ્યુલેશન (Responsive Neurostimulation – RNS): આ ઉપકરણ મગજની પ્રવૃત્તિનું નિરીક્ષણ કરે છે અને જ્યારે હુમલો શરૂ થવાની સંભાવના હોય ત્યારે વિદ્યુત સંકેતો મોકલીને તેને રોકવાનો પ્રયાસ કરે છે.
4. જીવનશૈલીમાં ફેરફાર અને સાવચેતીઓ:
- પર્યાપ્ત ઊંઘ લેવી: નિયમિત અને પૂરતી ઊંઘ લેવી હુમલાને રોકવામાં મદદરૂપ થઈ શકે છે.
- તણાવનું વ્યવસ્થાપન: તણાવને નિયંત્રિત કરવા માટે યોગા, ધ્યાન અથવા અન્ય તકનીકોનો ઉપયોગ કરવો.
- જાણીતા ટ્રિગર્સ ટાળવા: જો તમને કોઈ ચોક્કસ ટ્રિગર્સની ખબર હોય (જેમ કે પ્રકાશ, ઊંઘનો અભાવ), તો તેને ટાળવાનો પ્રયાસ કરો.
- નિયમિત ભોજન લેવું: બ્લડ સુગરના સ્તરને સ્થિર રાખવા માટે નિયમિત સમયે ભોજન લો.
- દારૂ અને ડ્રગ્સથી દૂર રહેવું: આ પદાર્થો હુમલાને ઉત્તેજિત કરી શકે છે.
- સુરક્ષાનું ધ્યાન રાખવું: હુમલા દરમિયાન ઈજાઓથી બચવા માટે સાવચેતી રાખવી, જેમ કે સ્વિમિંગ કરતી વખતે અથવા ઊંચાઈ પર કામ કરતી વખતે ખાસ ધ્યાન રાખવું.
વાઈની સારવાર લાંબા ગાળાની પ્રક્રિયા હોઈ શકે છે અને તેમાં નિયમિત ફોલો-અપ અને ડૉક્ટર સાથે સતત સંપર્કમાં રહેવું જરૂરી છે. દરેક વ્યક્તિ માટે સારવાર અલગ હોઈ શકે છે, અને તમારી જરૂરિયાતોને અનુરૂપ શ્રેષ્ઠ સારવાર યોજના વિકસાવવા માટે તમારા ડૉક્ટર સાથે મળીને કામ કરવું મહત્વપૂર્ણ છે.
વાઈ વિરોધી દવાઓ કેટલા સમય સુધી લેવી પડશે?
વાઈ વિરોધી દવાઓ (Antiepileptic Drugs – AEDs) કેટલા સમય સુધી લેવી પડશે તે ઘણા પરિબળો પર આધાર રાખે છે અને દરેક વ્યક્તિ માટે અલગ અલગ હોઈ શકે છે. કોઈ એક નિશ્ચિત સમયગાળો નથી કે બધાએ આટલા વર્ષો સુધી દવા લેવી જ પડે.
સામાન્ય રીતે, દવાઓ લેવાનો સમયગાળો નીચેના પરિબળો પર નિર્ભર કરે છે:
- હુમલાનું કારણ: જો વાઈનું કોઈ ઓળખી શકાય તેવું કારણ હોય (જેમ કે માથામાં ઈજા, મગજનો ચેપ, ગાંઠ), તો કારણની સારવાર થયા પછી દવાઓ બંધ કરી શકાય છે. જો કારણ દૂર ન થઈ શકે તો દવાઓ લાંબા સમય સુધી લેવાની જરૂર પડી શકે છે.
- હુમલાની આવર્તન અને નિયંત્રણ: જો દવાઓ લેવાથી ઘણા વર્ષો સુધી (સામાન્ય રીતે 2 થી 5 વર્ષ) સંપૂર્ણપણે હુમલા બંધ રહે અને EEG સામાન્ય આવે, તો ડૉક્ટર ધીમે ધીમે દવાઓ બંધ કરવાનું વિચારી શકે છે. જો હુમલા નિયંત્રિત ન થતા હોય અથવા વારંવાર આવતા હોય, તો દવાઓ લાંબા સમય સુધી અથવા જીવનભર લેવાની જરૂર પડી શકે છે.
- વાઈનો પ્રકાર: કેટલાક પ્રકારની વાઈમાં દવાઓ લાંબા સમય સુધી ચાલુ રાખવાની જરૂર પડી શકે છે.
- EEG પરિણામો: EEG મગજની વિદ્યુત પ્રવૃત્તિ દર્શાવે છે. જો દવાઓ બંધ કરવાનો વિચાર હોય, તો EEG પરિણામો સામાન્ય હોવા જરૂરી છે.
- વ્યક્તિગત પરિબળો: વ્યક્તિની ઉંમર, એકંદર સ્વાસ્થ્ય અને જીવનશૈલી પણ દવાઓ ક્યાં સુધી લેવી પડશે તે નક્કી કરવામાં ભૂમિકા ભજવે છે.
દવાઓ બંધ કરવાનો નિર્ણય:
- દવાઓ બંધ કરવાનો નિર્ણય હંમેશા ડૉક્ટરની સલાહ અને દેખરેખ હેઠળ જ લેવો જોઈએ.
- ડૉક્ટર ધીમે ધીમે દવાઓની માત્રા ઘટાડે છે, એક સાથે દવાઓ બંધ કરવાથી હુમલા પાછા આવવાનું જોખમ વધી જાય છે.
- દવાઓ બંધ કર્યા પછી પણ કેટલાક લોકોમાં હુમલા પાછા આવી શકે છે.
ટૂંકમાં:
- ઘણા લોકો જેમને વાઈનું નિદાન થયું છે તેઓને લાંબા સમય સુધી, કદાચ વર્ષો સુધી દવાઓ લેવાની જરૂર પડી શકે છે.
- કેટલાક કિસ્સાઓમાં, જો ઘણા વર્ષો સુધી હુમલા મુક્ત રહે અને EEG સામાન્ય હોય, તો ડૉક્ટર ધીમે ધીમે દવાઓ બંધ કરવાનું વિચારી શકે છે.
- દવાઓ ક્યારે બંધ કરવી તે અંગેનો નિર્ણય હંમેશા તમારા ન્યુરોલોજિસ્ટ સાથે ચર્ચા કરીને જ લેવો જોઈએ. પોતાની રીતે દવાઓ બંધ કરવી જોખમી હોઈ શકે છે.
તમારા ચોક્કસ સંજોગો અને વાઈના પ્રકારને આધારે તમને કેટલા સમય સુધી દવાઓ લેવી પડશે તે વિશે તમારા ડૉક્ટર તમને શ્રેષ્ઠ માહિતી આપી શકશે. નિયમિતપણે તેમની સાથે વાતચીત કરતા રહો અને તેમની સલાહનું પાલન કરો.
વાઈ પહેલા, દરમ્યાન અને પછી કેવા પ્રકારની ઘરેલુ સંભાળની જરૂર છે?
વાઈના હુમલા પહેલાં, દરમિયાન અને પછી યોગ્ય ઘરેલુ સંભાળ વ્યક્તિની સલામતી અને સુખાકારી માટે ખૂબ જ મહત્વપૂર્ણ છે. અહીં દરેક તબક્કા માટેની કેટલીક માર્ગદર્શિકા આપવામાં આવી છે:
વાઈના હુમલા પહેલાં ઘરેલુ સંભાળ:
- ટ્રિગર્સ ઓળખો અને ટાળો: જો તમને ખબર હોય કે કયા પરિબળો હુમલાને ઉત્તેજિત કરે છે (જેમ કે ઊંઘનો અભાવ, તણાવ, ચોક્કસ પ્રકાશ), તો તેને ટાળવાનો પ્રયાસ કરો.
- નિયમિત દવાઓ લો: ડૉક્ટર દ્વારા સૂચવવામાં આવેલી વાઈ વિરોધી દવાઓ નિયમિત સમયે અને ડોઝમાં લો. દવાઓ ચૂકી જવાથી હુમલાનું જોખમ વધી શકે છે.
- પર્યાપ્ત ઊંઘ લો: નિયમિત અને પૂરતી ઊંઘ લો. ઊંઘનો અભાવ હુમલાને ઉત્તેજિત કરી શકે છે.
- તણાવનું વ્યવસ્થાપન કરો: તણાવને ઓછો કરવા માટે યોગા, ધ્યાન, શ્વાસ લેવાની કસરતો અથવા અન્ય આરામની તકનીકોનો ઉપયોગ કરો.
- સ્વસ્થ જીવનશૈલી જાળવો: સંતુલિત આહાર લો અને નિયમિત કસરત કરો (જો ડૉક્ટર દ્વારા મંજૂરી મળે તો).
- સલામત વાતાવરણ બનાવો: જો વારંવાર હુમલા આવતા હોય, તો ઘરને એવી રીતે ગોઠવો કે હુમલા દરમિયાન ઈજા થવાનું જોખમ ઓછું થાય (દા.ત. તીક્ષ્ણ વસ્તુઓ દૂર રાખો, બાથરૂમમાં સાવચેતી રાખો).
- જાણકારી આપો: તમારા પરિવારના સભ્યો, મિત્રો અને નજીકના લોકોને તમારી વાઈ વિશે અને હુમલા દરમિયાન શું કરવું તે વિશે જણાવો.
વાઈના હુમલા દરમિયાન ઘરેલુ સંભાળ:
- શાંત રહો: ગભરાશો નહીં. મોટાભાગના હુમલા થોડી મિનિટોમાં આપોઆપ બંધ થઈ જાય છે.
- વ્યક્તિને સુરક્ષિત જગ્યાએ રાખો: જો વ્યક્તિ જોખમી જગ્યાએ હોય (જેમ કે સીડીઓ પાસે અથવા રસ્તા પર), તો તેને ધીમેથી સલામત જગ્યાએ લઈ જાઓ.
- તેમને જમીન પર સુવડાવો: વ્યક્તિને તેમની પીઠ પર સપાટ અને નરમ જગ્યાએ સુવડાવો.
- માથાનું રક્ષણ કરો: તેમના માથા નીચે નરમ વસ્તુ (જેમ કે ઓશીકું અથવા કપડાંનો ગડી) મૂકો જેથી તે અથડાય નહીં.
- શ્વાસ લેવામાં મદદ કરો: જો કપડાં ગળા અથવા છાતીની આસપાસ ચુસ્ત હોય તો તેને ઢીલા કરો.
- તેમને પડખા પર ફેરવો: જો ઉલટી થાય તો શ્વાસનળીમાં જતી અટકાવવા માટે તેમને ધીમેથી પડખા પર ફેરવો.
- મોંમાં કંઈપણ ન મૂકો: જીભ કરડવાની ચિંતામાં તેમના મોંમાં કોઈ વસ્તુ મૂકવાનો પ્રયાસ કરશો નહીં. તેનાથી ઈજા થઈ શકે છે.
- તેમને પકડવાનો પ્રયાસ ન કરો: તેમના હલનચલનને રોકવાનો પ્રયાસ કરશો નહીં. ફક્ત તેમને ઈજાથી બચાવો.
- હુમલાનો સમય નોંધો: હુમલો ક્યારે શરૂ થયો અને કેટલો સમય ચાલ્યો તે નોંધો. જો હુમલો 5 મિનિટથી વધુ ચાલે અથવા વ્યક્તિને એક પછી એક હુમલા આવે અને તે વચ્ચે ભાનમાં ન આવે, તો તાત્કાલિક તબીબી મદદ માટે કૉલ કરો.
- શાંતિથી તેમની પાસે રહો: હુમલો બંધ થાય ત્યાં સુધી તેમની પાસે રહો અને તેમને આશ્વાસન આપો.
વાઈના હુમલા પછી ઘરેલુ સંભાળ:
- તેમને આરામ કરવા દો: હુમલા પછી વ્યક્તિ થાકી જાય છે અને મૂંઝવાયેલો અનુભવી શકે છે. તેમને શાંત અને આરામદાયક જગ્યાએ આરામ કરવા દો.
- તેમની સાથે વાત કરો અને તેમને ખાતરી આપો: જ્યારે તેઓ ભાનમાં આવે, ત્યારે તેમની સાથે શાંતિથી વાત કરો અને તેમને ખાતરી આપો કે બધું ઠીક છે.
- તેમને મૂંઝવણ દૂર કરવામાં મદદ કરો: તેમને યાદ અપાવો કે શું થયું હતું અને તેઓ ક્યાં છે.
- શારીરિક તપાસ કરો: જુઓ કે તેમને કોઈ ઈજા થઈ છે કે કેમ. જો કોઈ ઈજા જણાય તો તેની સારવાર કરો.
- ખોરાક અને પાણી આપો: જ્યારે તેઓ સંપૂર્ણપણે જાગી જાય અને સભાન હોય, ત્યારે તેમને હળવો ખોરાક અને પાણી આપો.
- તેમને એકલા ન છોડો: હુમલા પછી થોડા સમય માટે તેમની સાથે રહો જ્યાં સુધી તેઓ સંપૂર્ણપણે સ્વસ્થ ન થઈ જાય.
- હુમલાની વિગતો નોંધો: હુમલાનો સમય, અવધિ, લક્ષણો અને હુમલા પછીની સ્થિતિ વિશે નોંધ કરો. આ માહિતી ડૉક્ટરને સારવારનું મૂલ્યાંકન કરવામાં મદદ કરશે.
- ડૉક્ટરની સલાહ લો: જો આ પહેલો હુમલો હોય અથવા જો હુમલો અસામાન્ય હોય (લાંબો સમય ચાલ્યો હોય, એક પછી એક આવ્યા હોય), તો ડૉક્ટરની સલાહ લો.
યાદ રાખો કે દરેક હુમલો અલગ હોઈ શકે છે, અને વ્યક્તિની જરૂરિયાતો પણ અલગ હોઈ શકે છે. શાંત રહેવું અને યોગ્ય પગલાં લેવું એ હુમલા દરમિયાન અને પછી વ્યક્તિની સલામતી અને સુખાકારી માટે ખૂબ જ મહત્વપૂર્ણ છે. જો તમને કોઈ ચિંતા હોય અથવા વધુ માહિતીની જરૂર હોય, તો તમારા ડૉક્ટરની સલાહ લો.
વાઈ (આંચકી)માં શું ખાવું અને શું ન ખાવું?
વાઈ (આંચકી) ધરાવતા લોકો માટે કોઈ ચોક્કસ આહાર નથી કે જે હુમલાને સંપૂર્ણપણે રોકી શકે. જો કે, કેટલાક આહાર ફેરફારો અને ખોરાકને ટાળવાથી કેટલાક વ્યક્તિઓને મદદ મળી શકે છે. અહીં શું ખાવું જોઈએ અને શું ટાળવું જોઈએ તેની સામાન્ય માર્ગદર્શિકા છે:
શું ખાવું જોઈએ:
- સંતુલિત અને પૌષ્ટિક આહાર: તમારા એકંદર સ્વાસ્થ્ય માટે અને લોહીમાં શર્કરાનું સ્તર સ્થિર રાખવા માટે વિવિધ પ્રકારના ફળો, શાકભાજી, આખા અનાજ, દુર્બળ પ્રોટીન અને તંદુરસ્ત ચરબીનો સમાવેશ કરો.
- હાઇડ્રેટેડ રહો: પૂરતું પાણી પીવો, કારણ કે ડિહાઇડ્રેશન કેટલાક લોકોમાં હુમલાને ઉત્તેજિત કરી શકે છે.
- ઓછી ગ્લાયસેમિક ઇન્ડેક્સવાળા ખોરાક: આ ખોરાક લોહીમાં શર્કરાના સ્તરમાં ધીમે ધીમે વધારો કરે છે, જે કેટલાક લોકો માટે ફાયદાકારક હોઈ શકે છે. તેમાં મોટાભાગના બિન-સ્ટાર્ચવાળા શાકભાજી, કેટલાક ફળો, કઠોળ અને આખા અનાજનો સમાવેશ થાય છે.
- તંદુરસ્ત ચરબી: ઓમેગા -3 અને ઓમેગા -6 ફેટી એસિડ્સ ધરાવતા ખોરાક લો, જે મગજના સ્વાસ્થ્ય માટે સારા છે. આ માછલી, બદામ અને બીજમાં જોવા મળે છે.
કેટલાક કિસ્સાઓમાં, ડૉક્ટર નીચેના વિશેષ આહારની ભલામણ કરી શકે છે:
- કેટોજેનિક આહાર: આ ખૂબ જ ચરબીયુક્ત, ઓછી કાર્બોહાઇડ્રેટ અને મધ્યમ પ્રોટીનવાળો આહાર છે. તેનો ઉપયોગ ખાસ કરીને બાળકોમાં દવા-પ્રતિરોધક વાઈની સારવાર માટે થાય છે. તે શરીરને કીટોસિસ નામની સ્થિતિમાં લાવે છે, જે હુમલાને ઘટાડવામાં મદદ કરી શકે છે. આ આહાર તબીબી દેખરેખ હેઠળ જ લેવો જોઈએ.
- મોડિફાઇડ એટકિન્સ ડાયેટ: આ કેટોજેનિક આહાર કરતાં ઓછો કડક છે, પરંતુ તેમાં કાર્બોહાઇડ્રેટ્સનું પ્રમાણ ઓછું અને ચરબીનું પ્રમાણ વધારે હોય છે.
- લો ગ્લાયસેમિક ઇન્ડેક્સ ટ્રીટમેન્ટ: આ આહારમાં એવા ખોરાક પર ધ્યાન કેન્દ્રિત કરવામાં આવે છે જે લોહીમાં શર્કરાના સ્તરને ધીમેથી અસર કરે છે.
શું ન ખાવું જોઈએ (અથવા મર્યાદિત કરવું જોઈએ):
- ખાંડ અને શુદ્ધ કાર્બોહાઇડ્રેટ્સ: આ ખોરાક લોહીમાં શર્કરાના સ્તરમાં ઝડપી વધારો કરી શકે છે, જે કેટલાક લોકોમાં હુમલાને ઉત્તેજિત કરી શકે છે. તેમાં મીઠાઈઓ, પ્રોસેસ્ડ ખોરાક અને સફેદ બ્રેડ જેવી વસ્તુઓનો સમાવેશ થાય છે.
- અતિશય પ્રોસેસ્ડ ખોરાક: આ ખોરાકમાં કૃત્રિમ ઉમેરણો, રંગો અને પ્રિઝર્વેટિવ્સ હોઈ શકે છે જે કેટલાક લોકોમાં હુમલાને ટ્રિગર કરી શકે છે.
- આલ્કોહોલ: આલ્કોહોલ વાઈ વિરોધી દવાઓની અસરકારકતામાં દખલ કરી શકે છે અને હુમલાનું જોખમ વધારી શકે છે.
- કેફીન: ચા, કોફી, કોલા અને એનર્જી ડ્રિંક્સ જેવા કેફીનયુક્ત પીણાં કેટલાક લોકોમાં હુમલાને ઉત્તેજિત કરી શકે છે.
- અતિશય મીઠું: વધુ પડતું મીઠું શરીરમાં ઇલેક્ટ્રોલાઇટ અસંતુલનનું કારણ બની શકે છે, જે સંભવિતપણે હુમલાને ટ્રિગર કરી શકે છે.
- MSG (મોનોસોડિયમ ગ્લુટામેટ): કેટલાક લોકો આ ફૂડ એડિટિવ પ્રત્યે સંવેદનશીલ હોઈ શકે છે.
- ગ્રેપફ્રૂટ (ચૂનો) અને દાડમનો રસ: આ રસ કેટલીક વાઈ વિરોધી દવાઓની અસરકારકતામાં દખલ કરી શકે છે. તમારા ડૉક્ટર અથવા ફાર્માસિસ્ટ સાથે તપાસ કરો.
મહત્વપૂર્ણ નોંધો:
- દરેક વ્યક્તિ અલગ હોય છે, અને કોઈ એક ખોરાક બધા માટે હુમલાને ટ્રિગર કરતું નથી. તમારા માટે શું કામ કરે છે તે ઓળખવા માટે તમારા આહાર અને હુમલાઓ પર ધ્યાન આપવું મહત્વપૂર્ણ છે.
- તમારા આહારમાં કોઈપણ મોટો ફેરફાર કરતા પહેલા હંમેશા તમારા ડૉક્ટર અથવા ડાયેટિશિયનની સલાહ લો, ખાસ કરીને જો તમે વિશેષ આહાર શરૂ કરવાનું વિચારી રહ્યા હોવ.
- ખોરાકને તમારી વાઈ વિરોધી દવાઓ માટે રિપ્લેસમેન્ટ તરીકે ક્યારેય ન ગણશો. દવાઓ તમારી સારવારનો મુખ્ય ભાગ છે.
તમારા ડૉક્ટર તમને તમારી ચોક્કસ પરિસ્થિતિ માટે શ્રેષ્ઠ આહાર માર્ગદર્શન આપી શકશે.
વાઈ (આંચકી) નું જોખમ કેવી રીતે ઘટાડવું?
વાઈ (આંચકી) નું જોખમ સંપૂર્ણપણે દૂર કરવું હંમેશા શક્ય નથી હોતું, ખાસ કરીને જો તેનું કોઈ અંતર્ગત કારણ હોય. જો કે, કેટલીક વ્યૂહરચનાઓ અને સાવચેતીઓ અપનાવીને જોખમને નોંધપાત્ર રીતે ઘટાડી શકાય છે:
1. મૂળ કારણોનું સંચાલન અને સારવાર:
- તબીબી પરિસ્થિતિઓની સારવાર: જો વાઈ કોઈ અન્ય તબીબી પરિસ્થિતિ (જેમ કે સ્ટ્રોક, મગજની ગાંઠ, ચેપ) સાથે સંકળાયેલી હોય, તો તે પરિસ્થિતિની યોગ્ય સારવાર કરવાથી વાઈનું જોખમ ઘટાડી શકાય છે.
- માથાની ઇજાઓથી બચાવ: અકસ્માતો, રમતો અને અન્ય પ્રવૃત્તિઓ દરમિયાન હેલ્મેટ પહેરીને અને સલામતીના નિયમોનું પાલન કરીને માથાની ઇજાઓથી બચો.
- ગર્ભાવસ્થા દરમિયાન કાળજી: ગર્ભાવસ્થા દરમિયાન માતાનું સારું સ્વાસ્થ્ય અને યોગ્ય તબીબી સંભાળ બાળકમાં મગજની વિકાસલક્ષી સમસ્યાઓ અને વાઈનું જોખમ ઘટાડી શકે છે.
2. જીવનશૈલીમાં ફેરફાર અને સાવચેતીઓ:
- નિયમિત દવાઓ લો: જો તમને વાઈનું નિદાન થયું હોય, તો ડૉક્ટર દ્વારા સૂચવવામાં આવેલી વાઈ વિરોધી દવાઓ નિયમિત સમયે અને ડોઝમાં લો. દવાઓ ચૂકી જવાથી હુમલાનું જોખમ ખૂબ વધી જાય છે.
- પર્યાપ્ત ઊંઘ લો: દરરોજ રાત્રે પૂરતી અને નિયમિત ઊંઘ લો. ઊંઘનો અભાવ હુમલાને ઉત્તેજિત કરી શકે છે.
- તણાવનું વ્યવસ્થાપન કરો: તણાવને નિયંત્રિત કરવા માટે તંદુરસ્ત રીતો શોધો, જેમ કે કસરત, યોગા, ધ્યાન અથવા મનોરંજનની પ્રવૃત્તિઓ.
- જાણીતા ટ્રિગર્સ ટાળો: જો તમને ખબર હોય કે કયા પરિબળો હુમલાને ઉત્તેજિત કરે છે (જેમ કે ચોક્કસ પ્રકાશ, અવાજ, ખોરાક અથવા પ્રવૃત્તિઓ), તો તેને ટાળવાનો પ્રયાસ કરો.
- દારૂ અને ડ્રગ્સથી દૂર રહો: આ પદાર્થો વાઈ વિરોધી દવાઓની અસરકારકતામાં દખલ કરી શકે છે અને હુમલાનું જોખમ વધારી શકે છે.
- નિયમિત ભોજન લો: લોહીમાં શર્કરાના સ્તરને સ્થિર રાખવા માટે નિયમિત સમયે ભોજન લો. લાંબા સમય સુધી ભૂખ્યા રહેવાનું ટાળો.
- હાઇડ્રેટેડ રહો: પૂરતું પાણી પીવો, કારણ કે ડિહાઇડ્રેશન કેટલાક લોકોમાં હુમલાને ઉત્તેજિત કરી શકે છે.
- સલામતીનું ધ્યાન રાખો: જો તમને વારંવાર હુમલા આવતા હોય, તો એવી પ્રવૃત્તિઓ કરતી વખતે સાવચેતી રાખો જેમાં બેભાન થવાથી ઈજા થવાનું જોખમ હોય (જેમ કે સ્વિમિંગ, ઊંચાઈ પર કામ કરવું, ભારે મશીનરી ચલાવવી).
3. તબીબી સંભાળ અને દેખરેખ:
- નિયમિત ડૉક્ટરની મુલાકાત: તમારા ન્યુરોલોજિસ્ટ સાથે નિયમિતપણે મુલાકાત લો અને તમારી સારવાર યોજનાનું પાલન કરો.
- તમારા ડૉક્ટરને જાણ કરો: જો તમારી દવાઓમાં કોઈ આડઅસર જણાય અથવા હુમલાની આવૃત્તિમાં કોઈ ફેરફાર જણાય તો તરત જ તમારા ડૉક્ટરને જાણ કરો.
- EEG અને અન્ય તપાસો: તમારા ડૉક્ટરની સલાહ મુજબ નિયમિતપણે EEG અને અન્ય જરૂરી તપાસો કરાવો.
4. સમુદાય અને શિક્ષણ:
- વાઈ વિશે જાણકારી મેળવો: વાઈ વિશે વધુ જાણકારી મેળવવાથી તમે તેને વધુ સારી રીતે સમજી શકશો અને તેનું સંચાલન કરી શકશો.
- સહાયક જૂથોમાં જોડાઓ: વાઈ ધરાવતા અન્ય લોકો સાથે જોડાવાથી તમને ભાવનાત્મક અને વ્યવહારિક ટેકો મળી શકે છે.
યાદ રાખો કે વાઈનું જોખમ ઘટાડવા માટે કોઈ એક જ સરળ ઉપાય નથી. તે એક સંકલિત અભિગમ છે જેમાં તબીબી સારવાર, જીવનશૈલીમાં ફેરફાર અને સાવચેતીઓનો સમાવેશ થાય છે. તમારા ડૉક્ટર સાથે મળીને કામ કરવું તમારા માટે શ્રેષ્ઠ વ્યૂહરચના વિકસાવવા માટે ખૂબ જ મહત્વપૂર્ણ છે.
સારાંશ
વાઈ (આંચકી) એ મગજમાં થતી અસામાન્ય વિદ્યુત પ્રવૃત્તિનું પરિણામ છે, જેના કારણે અચાનક હલનચલન, સંવેદનાઓ, વર્તન અથવા સભાનતામાં ફેરફાર આવી શકે છે. તેના ઘણાં કારણો હોઈ શકે છે, જેમાં માથાની ઈજા, સ્ટ્રોક, ચેપ અથવા આનુવંશિક પરિબળોનો સમાવેશ થાય છે. વાઈના વિવિધ પ્રકારો છે, જેમાં ફોકલ અને જનરલાઇઝ્ડ સીઝર મુખ્ય છે, અને દરેકના લક્ષણો અલગ અલગ હોઈ શકે છે.
વાઈનું નિદાન તબીબી ઇતિહાસ, શારીરિક તપાસ અને ઇલેક્ટ્રોએન્સિફેલોગ્રામ (EEG) જેવી તપાસો દ્વારા કરવામાં આવે છે. તેની સારવારમાં મુખ્યત્વે વાઈ વિરોધી દવાઓનો ઉપયોગ થાય છે, જે હુમલાની આવર્તન અને તીવ્રતાને ઘટાડવામાં મદદ કરે છે. કેટલાક કિસ્સાઓમાં, વિશેષ આહાર અથવા સર્જરી પણ ઉપયોગી થઈ શકે છે.
વાઈનું જોખમ ઘટાડવા માટે નિયમિત દવાઓ લેવી, પર્યાપ્ત ઊંઘ લેવી, તણાવનું વ્યવસ્થાપન કરવું અને જાણીતા ટ્રિગર્સને ટાળવા જેવા પગલાં મહત્વપૂર્ણ છે. વાઈ ધરાવતા લોકો યોગ્ય સારવાર અને કાળજી દ્વારા સામાન્ય અને સક્રિય જીવન જીવી શકે છે.