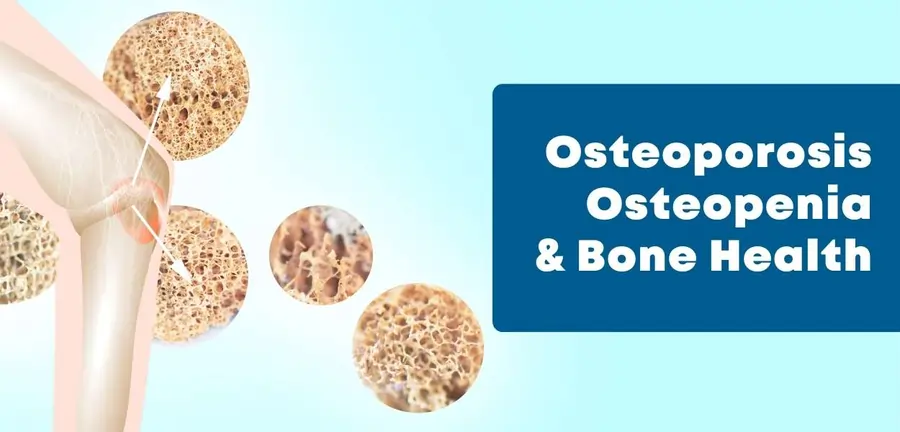
ઓસ્ટીયોપેનિયા (Osteopenia)
ઓસ્ટિઓપેનિયા શું છે?
ઓસ્ટિઓપેનિયા એક એવી સ્થિતિ છે જેમાં હાડકાની ખનિજ ઘનતા સામાન્ય કરતાં ઓછી હોય છે, પરંતુ તે ઓસ્ટીયોપોરોસિસ જેટલી ગંભીર નથી હોતી. ઓસ્ટિઓપેનિયા ધરાવતા લોકોમાં હાડકાં નબળાં હોય છે અને તેથી તેમને ફ્રેક્ચર થવાનું જોખમ વધારે હોય છે. કેટલાક લોકોમાં ઓસ્ટિઓપેનિયા ઓસ્ટીયોપોરોસિસમાં પણ વિકસી શકે છે.
ઓસ્ટિઓપેનિયા પોતે કોઈ લક્ષણોનું કારણ નથી બનતું. મોટાભાગના લોકો જ્યાં સુધી તેઓ ફ્રેક્ચરનો ભોગ ન બને ત્યાં સુધી તેમને આ સ્થિતિ વિશે ખબર હોતી નથી. હાડકાની ઘનતા માપવા માટે ડેક્સા સ્કેન (DXA scan) નામની તપાસ કરવામાં આવે છે, જેના દ્વારા ઓસ્ટિઓપેનિયાનું નિદાન થઈ શકે છે.
ઓસ્ટિઓપેનિયા થવાના ઘણા કારણો હોઈ શકે છે, જેમાં ઉંમર, આનુવંશિકતા, હોર્મોનલ ફેરફારો, અમુક તબીબી પરિસ્થિતિઓ અને દવાઓ, અને જીવનશૈલીના પરિબળો જેવા કે કેલ્શિયમ અને વિટામિન ડીની ઉણપ, શારીરિક પ્રવૃત્તિનો અભાવ, ધૂમ્રપાન અને વધુ પડતો આલ્કોહોલનો વપરાશ વગેરેનો સમાવેશ થાય છે.
ઓસ્ટિઓપેનિયાની સારવારમાં સામાન્ય રીતે જીવનશૈલીમાં ફેરફાર, જેમ કે કેલ્શિયમ અને વિટામિન ડીથી ભરપૂર ખોરાક લેવો, નિયમિત વજન ધરાવતી કસરતો કરવી, ધૂમ્રપાન છોડવું અને આલ્કોહોલનું સેવન મર્યાદિત કરવું વગેરેનો સમાવેશ થાય છે. કેટલાક કિસ્સાઓમાં, ડૉક્ટર દવાઓ પણ આપી શકે છે.
જો તમને ઓસ્ટિઓપેનિયાનું જોખમ હોય, તો તમારા ડૉક્ટર સાથે વાત કરવી અને નિયમિત હાડકાની ઘનતાની તપાસ કરાવવી મહત્વપૂર્ણ છે. વહેલા નિદાન અને યોગ્ય સારવારથી ઓસ્ટીયોપોરોસિસ થવાનું જોખમ ઘટાડી શકાય છે.
ઓસ્ટિઓપેનિયાના કારણો શું છે?
જ્યારે હાડકાનું પુનર્નિર્માણ થવાની તુલનામાં વધુ ઝડપથી તૂટવા લાગે છે, ત્યારે ઓસ્ટિઓપેનિયા થાય છે. ઓસ્ટિઓપેનિયાના કેટલાક મુખ્ય કારણો નીચે મુજબ છે:
કુદરતી કારણો:
- વધતી ઉંમર: ઉંમર વધવાની સાથે હાડકાની ઘનતા કુદરતી રીતે ઘટતી જાય છે. લગભગ 30 વર્ષની ઉંમર પછી, હાડકાં જેટલાં બને છે તેના કરતાં વધુ ઝડપથી તૂટવા લાગે છે.
- મેનોપોઝ: સ્ત્રીઓમાં મેનોપોઝ પછી એસ્ટ્રોજનનું સ્તર ઘટવાથી હાડકાં ઝડપથી નબળાં પડે છે.
- શરીરનો બંધારણ: નાનું શરીર માળખું ધરાવતા લોકોમાં હાડકાની ઘનતા ઓછી હોઈ શકે છે અને તેથી ઓસ્ટિઓપેનિયાનું જોખમ વધારે હોય છે.
- આનુવંશિકતા: જો પરિવારમાં કોઈને ઓસ્ટીયોપોરોસિસ અથવા ઓસ્ટિઓપેનિયા હોય, તો તમને પણ આ સ્થિતિ થવાની શક્યતા વધી જાય છે.
જીવનશૈલી સંબંધિત કારણો:
- કેલ્શિયમ અને વિટામિન ડીની ઉણપ: હાડકાંને મજબૂત રાખવા માટે આ બે પોષક તત્વો ખૂબ જ જરૂરી છે.
- શારીરિક પ્રવૃત્તિનો અભાવ: વજન ધરાવતી કસરતો હાડકાંને મજબૂત બનાવવામાં મદદ કરે છે.
- ધૂમ્રપાન: ધૂમ્રપાન હાડકાની ઘનતા ઘટાડે છે.
- વધુ પડતો આલ્કોહોલનો વપરાશ: વધુ પડતો આલ્કોહોલ કેલ્શિયમના શોષણને અવરોધે છે અને હાડકાંને નબળા પાડે છે.
- અમુક દવાઓ: સ્ટેરોઇડ્સ, અમુક આંચકી વિરોધી દવાઓ અને કેન્સરની કેટલીક સારવાર હાડકાની ઘનતા ઘટાડી શકે છે.
તબીબી પરિસ્થિતિઓ:
- હોર્મોનલ સમસ્યાઓ: થાઇરોઇડ અથવા પેરાથાઇરોઇડ ગ્રંથિની સમસ્યાઓ હાડકાની ઘનતાને અસર કરી શકે છે.
- પાચનતંત્રની સમસ્યાઓ: સેલિયાક રોગ અથવા ક્રોહન રોગ જેવા રોગો પોષક તત્વોના શોષણને અવરોધે છે, જેનાથી હાડકાં નબળાં પડી શકે છે.
- અન્ય તબીબી પરિસ્થિતિઓ: કિડની રોગ, લ્યુપસ અને રુમેટોઇડ આર્થરાઇટિસ જેવી કેટલીક તબીબી પરિસ્થિતિઓ પણ ઓસ્ટિઓપેનિયાનું જોખમ વધારે છે.
- ખાવાની વિકૃતિઓ: એનોરેક્સિયા અને બુલિમિયા જેવી ખાવાની વિકૃતિઓ શરીરમાં પોષક તત્વોની ઉણપ સર્જે છે, જે હાડકાંને નબળા પાડે છે.
ઓસ્ટિઓપેનિયાના કારણોને સમજવાથી તેના જોખમને ઘટાડવામાં અને યોગ્ય પગલાં લેવામાં મદદ મળી શકે છે. જો તમને ઓસ્ટિઓપેનિયાનું જોખમ લાગતું હોય, તો તમારે તમારા ડૉક્ટરની સલાહ લેવી જોઈએ.
ઑસ્ટિયોપેનિયાના ચિહ્નો અને લક્ષણો શું છે?
ઓસ્ટિઓપેનિયાને ઘણીવાર “મૂંગો રોગ” કહેવામાં આવે છે કારણ કે તેના કોઈ સ્પષ્ટ ચિહ્નો અથવા લક્ષણો હોતા નથી. મોટાભાગના લોકો જ્યાં સુધી તેમની હાડકાની ઘનતા નોંધપાત્ર રીતે ઓછી ન થઈ જાય અથવા તેમને ફ્રેક્ચર ન થાય ત્યાં સુધી તેઓને ખબર પણ નથી હોતી કે તેમને ઓસ્ટિઓપેનિયા છે.
આ જ કારણ છે કે હાડકાની ઘનતા માપવા માટે ડેક્સા સ્કેન (DXA scan) કરાવવું ખૂબ જ મહત્વપૂર્ણ છે, ખાસ કરીને જો તમને ઓસ્ટિઓપેનિયાનું જોખમ વધારે હોય તો. આ સ્કેન તમારા હાડકાની ખનિજ ઘનતાને માપે છે અને ઓસ્ટિઓપેનિયા અથવા ઓસ્ટીયોપોરોસિસનું નિદાન કરવામાં મદદ કરે છે.
જો કે ઓસ્ટિઓપેનિયા પોતે કોઈ લક્ષણોનું કારણ નથી બનતું, કેટલીકવાર તેના જોખમી પરિબળો અથવા તેનાથી સંબંધિત પરિસ્થિતિઓના કારણે કેટલાક સંકેતો જોવા મળી શકે છે. પરંતુ આ સીધા ઓસ્ટિઓપેનિયાના લક્ષણો નથી હોતા. ઉદાહરણ તરીકે:
- વારંવાર હાડકાં તૂટવા (જો કે આ સામાન્ય રીતે ઓસ્ટીયોપોરોસિસનું વધુ સૂચક છે).
- ઊંચાઈમાં ઘટાડો (વર્ટેબ્રલ કમ્પ્રેશન ફ્રેક્ચરને કારણે થઈ શકે છે, જે ઓછી હાડકાની ઘનતા સાથે સંકળાયેલ હોઈ શકે છે).
- પીઠનો દુખાવો (વર્ટેબ્રલ ફ્રેક્ચરને કારણે થઈ શકે છે).
પરંતુ ફરીથી કહું છું કે, આ લક્ષણો સીધા ઓસ્ટિઓપેનિયાના કારણે નથી હોતા અને તે અન્ય પરિસ્થિતિઓના કારણે પણ હોઈ શકે છે.
નિષ્કર્ષમાં, ઓસ્ટિઓપેનિયાના કોઈ વિશિષ્ટ ચિહ્નો અથવા લક્ષણો નથી. તેનું નિદાન ફક્ત ડેક્સા સ્કેન દ્વારા જ થઈ શકે છે. જો તમને ઓસ્ટિઓપેનિયાનું જોખમ હોય (જેમ કે મોટી ઉંમર, મેનોપોઝ, અમુક દવાઓનો ઉપયોગ, અથવા ઓછી હાડકાની ઘનતાનો કૌટુંબિક ઇતિહાસ), તો તમારા ડૉક્ટર સાથે નિયમિત તપાસ અને ડેક્સા સ્કેન વિશે વાત કરવી મહત્વપૂર્ણ છે.
ઓસ્ટીયોપેનિયા અને ઓસ્ટીયોપોરોસિસ વચ્ચે શું તફાવત છે?
ઓસ્ટીયોપેનિયા અને ઓસ્ટીયોપોરોસિસ બંને એવી સ્થિતિઓ છે જે હાડકાની ઘનતામાં ઘટાડો સાથે સંકળાયેલી છે, પરંતુ તેમની તીવ્રતામાં તફાવત છે. સરળ શબ્દોમાં કહીએ તો, ઓસ્ટીયોપેનિયા એ ઓસ્ટીયોપોરોસિસ પહેલાંની સ્થિતિ છે. અહીં તેમના મુખ્ય તફાવતો જણાવ્યા છે:
હાડકાની ઘનતા:
- ઓસ્ટીયોપેનિયા: આ એવી સ્થિતિ છે જેમાં હાડકાની ખનિજ ઘનતા (Bone Mineral Density – BMD) સામાન્ય કરતાં ઓછી હોય છે, પરંતુ તે ઓસ્ટીયોપોરોસિસ જેટલી ઓછી નથી હોતી. ડેક્સા સ્કેન (DXA scan) પર ટી-સ્કોર -1.0 અને -2.5 ની વચ્ચે હોય તો તેને ઓસ્ટીયોપેનિયા ગણવામાં આવે છે.
- ઓસ્ટીયોપોરોસિસ: આ એક ગંભીર સ્થિતિ છે જેમાં હાડકાની ઘનતા ખૂબ જ ઓછી હોય છે અને હાડકાં નબળાં અને બરડ બની જાય છે, જેના કારણે ફ્રેક્ચર થવાનું જોખમ ખૂબ જ વધી જાય છે. ડેક્સા સ્કેન પર ટી-સ્કોર -2.5 થી ઓછો હોય તો તેને ઓસ્ટીયોપોરોસિસ ગણવામાં આવે છે.
ફ્રેક્ચરનું જોખમ:
- ઓસ્ટીયોપેનિયા: ઓસ્ટીયોપેનિયા ધરાવતા લોકોમાં સામાન્ય હાડકાની ઘનતા ધરાવતા લોકોની સરખામણીમાં ફ્રેક્ચર થવાનું જોખમ વધારે હોય છે, પરંતુ તે ઓસ્ટીયોપોરોસિસ ધરાવતા લોકો જેટલું ઊંચું નથી હોતું.
- ઓસ્ટીયોપોરોસિસ: ઓસ્ટીયોપોરોસિસ ધરાવતા લોકોમાં સામાન્ય દબાણ અથવા નાની ઇજાઓથી પણ હાડકાં તૂટવાનું જોખમ ખૂબ જ વધારે હોય છે.
સારવારનો અભિગમ:
- ઓસ્ટીયોપેનિયા: ઓસ્ટીયોપેનિયાની સારવારમાં સામાન્ય રીતે જીવનશૈલીમાં ફેરફાર (જેમ કે કેલ્શિયમ અને વિટામિન ડીનું પૂરતું સેવન, નિયમિત કસરત, ધૂમ્રપાન અને આલ્કોહોલથી દૂર રહેવું) પર વધુ ધ્યાન આપવામાં આવે છે. દવાઓનો ઉપયોગ સામાન્ય રીતે ત્યારે જ કરવામાં આવે છે જ્યારે ફ્રેક્ચરનું જોખમ વધારે હોય અથવા હાડકાની ઘનતા ઓસ્ટીયોપોરોસિસની નજીક હોય.
- ઓસ્ટીયોપોરોસિસ: ઓસ્ટીયોપોરોસિસની સારવારમાં જીવનશૈલીમાં ફેરફારની સાથે દવાઓનો ઉપયોગ પણ મહત્વપૂર્ણ છે, જે હાડકાની ઘનતા વધારવામાં અને ફ્રેક્ચરનું જોખમ ઘટાડવામાં મદદ કરે છે.
પ્રગતિ:
- ઓસ્ટીયોપેનિયા ધરાવતા દરેક વ્યક્તિને ઓસ્ટીયોપોરોસિસ થશે જ એવું જરૂરી નથી. યોગ્ય જીવનશૈલી અને તબીબી સલાહથી હાડકાની ઘનતાને સ્થિર રાખી શકાય છે અથવા તેમાં સુધારો પણ થઈ શકે છે.
- જો ઓસ્ટીયોપેનિયાની સારવાર ન કરવામાં આવે અથવા જો જોખમ પરિબળો યથાવત રહે તો તે ઓસ્ટીયોપોરોસિસમાં વિકસી શકે છે.
ટૂંકમાં, ઓસ્ટીયોપેનિયા એ હાડકાની નબળાઈની શરૂઆતની નિશાની છે, જ્યારે ઓસ્ટીયોપોરોસિસ એ હાડકાની ગંભીર નબળાઈની સ્થિતિ છે જે ફ્રેક્ચરનું ઊંચું જોખમ ધરાવે છે. ઓસ્ટીયોપેનિયાનું વહેલું નિદાન અને યોગ્ય પગલાં ઓસ્ટીયોપોરોસિસને રોકવામાં મદદરૂપ થઈ શકે છે.
કોને ઓસ્ટિયોપેનિયાનું જોખમ વધારે છે?
ઘણા પરિબળો વ્યક્તિને ઓસ્ટિઓપેનિયા થવાનું જોખમ વધારે છે. તેમાંથી કેટલાક નીચે મુજબ છે:
બિન-પરિવર્તનશીલ જોખમ પરિબળો (જેને બદલી શકાતા નથી):
- વધતી ઉંમર: જેમ જેમ ઉંમર વધે છે, તેમ તેમ હાડકાની ઘનતા કુદરતી રીતે ઘટતી જાય છે. 50 વર્ષથી વધુ ઉંમરના લોકોમાં ઓસ્ટિઓપેનિયાનું જોખમ વધારે હોય છે.
- સ્ત્રી જાતિ: પુરુષોની સરખામણીમાં સ્ત્રીઓમાં ઓસ્ટિઓપેનિયાનું જોખમ વધારે હોય છે, ખાસ કરીને મેનોપોઝ પછી, જ્યારે એસ્ટ્રોજનનું સ્તર ઘટી જાય છે. એસ્ટ્રોજન હાડકાની ઘનતા જાળવવામાં મદદ કરે છે.
- નાનું શરીર માળખું: પાતળા અને નાજુક શરીરવાળા લોકોમાં હાડકાની ઘનતા ઓછી હોઈ શકે છે, જેના કારણે તેઓને ઓસ્ટિઓપેનિયા થવાનું જોખમ વધારે રહે છે.
- કૌટુંબિક ઇતિહાસ: જો તમારા પરિવારમાં કોઈને ઓસ્ટીયોપોરોસિસ અથવા ફ્રેક્ચરનો ઇતિહાસ હોય, તો તમને પણ ઓસ્ટિઓપેનિયા થવાની શક્યતા વધી જાય છે.
- જાતિ અને વંશ: કૉકેશિયન અને એશિયન સ્ત્રીઓમાં અન્ય જાતિની સ્ત્રીઓની સરખામણીમાં ઓસ્ટિઓપેનિયાનું જોખમ વધારે જોવા મળે છે.
પરિવર્તનશીલ જોખમ પરિબળો (જેને બદલી શકાય છે અથવા તેનું સંચાલન કરી શકાય છે):
- કેલ્શિયમ અને વિટામિન ડીની ઓછી માત્રા: આ બે પોષક તત્વો હાડકાના સ્વાસ્થ્ય માટે ખૂબ જ મહત્વપૂર્ણ છે. ખોરાકમાં તેમની ઓછી માત્રા ઓસ્ટિઓપેનિયાનું જોખમ વધારે છે.
- શારીરિક પ્રવૃત્તિનો અભાવ: નિયમિત વજન ધરાવતી કસરતો હાડકાંને મજબૂત બનાવે છે. બેઠાડુ જીવનશૈલી ઓસ્ટિઓપેનિયાનું જોખમ વધારે છે.
- ધૂમ્રપાન: ધૂમ્રપાન હાડકાના કોષોને નુકસાન પહોંચાડે છે અને હાડકાની ઘનતા ઘટાડે છે.
- વધુ પડતો આલ્કોહોલનું સેવન: વધુ પડતો આલ્કોહોલ કેલ્શિયમના શોષણને અવરોધે છે અને હાડકાંને નબળા પાડે છે.
- અમુક દવાઓનો ઉપયોગ: લાંબા સમય સુધી કોર્ટીકોસ્ટેરોઇડ્સ (જેમ કે પ્રેડનિસોન), અમુક આંચકી વિરોધી દવાઓ, અને પ્રોટોન પંપ ઇન્હિબિટર્સ (પીપીઆઈ) જેવી દવાઓ હાડકાની ઘનતા ઘટાડી શકે છે.
- અમુક તબીબી પરિસ્થિતિઓ:
- હોર્મોનલ વિકૃતિઓ (જેમ કે હાયપરથાઇરોઇડિઝમ, હાયપરપેરાથાઇરોઇડિઝમ, કુશિંગ સિન્ડ્રોમ).
- પાચનતંત્રની સમસ્યાઓ (જેમ કે સેલિયાક રોગ, ક્રોહન રોગ, અલ્સેરેટિવ કોલાઇટિસ) જે પોષક તત્વોના શોષણને અસર કરે છે.
- કિડની રોગ.
- રુમેટોઇડ આર્થરાઇટિસ અને લ્યુપસ જેવી સ્વયંપ્રતિરક્ષા રોગો.
- ખાવાની વિકૃતિઓ (જેમ કે એનોરેક્સિયા નર્વોસા).
- વજન ઓછું હોવું: જે લોકોનું વજન ઓછું હોય છે તેમનું હાડકાનું દળ પણ ઓછું હોઈ શકે છે.
જો તમને આમાંથી કોઈ પણ જોખમ પરિબળો લાગુ પડતા હોય, તો તમારે તમારા ડૉક્ટર સાથે વાત કરવી જોઈએ. તેઓ તમારી હાડકાની ઘનતા તપાસવા માટે ડેક્સા સ્કેન કરાવવાની સલાહ આપી શકે છે અને ઓસ્ટિઓપેનિયાને રોકવા અથવા તેનું સંચાલન કરવા માટે યોગ્ય પગલાં સૂચવી શકે છે.
ઓસ્ટિઓપેનિયા સાથે કયા રોગો સંકળાયેલા છે?
ઓસ્ટિઓપેનિયા પોતે કોઈ રોગ નથી, પરંતુ તે એક એવી સ્થિતિ છે જે હાડકાની ખનિજ ઘનતા ઓછી હોવાનું સૂચવે છે અને ઓસ્ટીયોપોરોસિસ થવાનું જોખમ વધારે છે. જો કે, કેટલીક તબીબી પરિસ્થિતિઓ અને રોગો ઓસ્ટિઓપેનિયા સાથે સંકળાયેલા હોઈ શકે છે અથવા તેના વિકાસમાં ફાળો આપી શકે છે:
હોર્મોનલ અને અંતઃસ્ત્રાવી વિકૃતિઓ:
- હાયપરથાઇરોઇડિઝમ (Hyperthyroidism): અતિસક્રિય થાઇરોઇડ ગ્રંથિ હાડકાના પુનર્નિર્માણની પ્રક્રિયાને ઝડપી બનાવી શકે છે, જેનાથી હાડકાની ઘનતા ઘટી શકે છે.
- હાયપરપેરાથાઇરોઇડિઝમ (Hyperparathyroidism): પેરાથાઇરોઇડ ગ્રંથિનું અતિસક્રિય થવું શરીરમાં કેલ્શિયમના સ્તરને વધારે છે, જે હાડકામાંથી કેલ્શિયમને ખેંચી શકે છે અને હાડકાંને નબળા પાડી શકે છે.
- કુશિંગ સિન્ડ્રોમ (Cushing’s Syndrome): શરીરમાં કોર્ટિસોલનું વધુ પ્રમાણ હાડકાના નિર્માણને અવરોધે છે અને હાડકાની ઘનતા ઘટાડે છે.
- હાયપોગોનાડિઝમ (Hypogonadism): સ્ત્રીઓમાં એસ્ટ્રોજન અને પુરુષોમાં ટેસ્ટોસ્ટેરોનના નીચા સ્તર હાડકાની ઘનતા ઘટાડી શકે છે. મેનોપોઝ પછી સ્ત્રીઓમાં આ એક મુખ્ય કારણ છે.
- ડાયાબિટીસ મેલીટસ (Diabetes Mellitus): ટાઇપ 1 અને ટાઇપ 2 ડાયાબિટીસ બંને હાડકાની ઘનતાને અસર કરી શકે છે, જોકે તેની ચોક્કસ પદ્ધતિ હજી સંપૂર્ણપણે સમજી શકાઈ નથી.
પાચનતંત્રના રોગો:
- સેલિયાક રોગ (Celiac Disease): આ રોગમાં ગ્લુટેન પ્રત્યે અસહિષ્ણુતા હોય છે, જેના કારણે નાના આંતરડાને નુકસાન થાય છે અને કેલ્શિયમ અને વિટામિન ડી જેવા પોષક તત્વોનું શોષણ યોગ્ય રીતે થતું નથી, જે હાડકાંને નબળા પાડે છે.
- ક્રોહન રોગ (Crohn’s Disease) અને અલ્સેરેટિવ કોલાઇટિસ (Ulcerative Colitis): આ ઇન્ફ્લેમેટરી બોવેલ ડિસીઝ (IBD) પોષક તત્વોના શોષણને અસર કરી શકે છે અને હાડકાની ઘનતા ઘટાડી શકે છે.
- બાયલરી સિરોસિસ (Biliary Cirrhosis): આ યકૃતનો રોગ પણ કેલ્શિયમ અને વિટામિન ડીના શોષણને અસર કરી શકે છે.
સ્વયંપ્રતિરક્ષા રોગો (Autoimmune Diseases):
- રુમેટોઇડ આર્થરાઇટિસ (Rheumatoid Arthritis) અને લ્યુપસ (Lupus): આ રોગો શરીરમાં ક્રોનિક ઇન્ફ્લેમેશન પેદા કરે છે, જે હાડકાના નુકસાનમાં ફાળો આપી શકે છે. વધુમાં, આ રોગોની સારવાર માટે વપરાતી કેટલીક દવાઓ (જેમ કે કોર્ટિકોસ્ટેરોઇડ્સ) પણ હાડકાની ઘનતા ઘટાડી શકે છે.
અન્ય તબીબી પરિસ્થિતિઓ:
- કિડની રોગ (Kidney Disease): ક્રોનિક કિડની રોગ શરીરમાં કેલ્શિયમ અને ફોસ્ફેટના સંતુલનને બગાડે છે, જે હાડકાના સ્વાસ્થ્યને અસર કરે છે (રેનલ ઓસ્ટિઓડિસ્ટ્રોફી).
- ખાવાની વિકૃતિઓ (Eating Disorders) જેમ કે એનોરેક્સિયા નર્વોસા (Anorexia Nervosa) અને બુલિમિયા (Bulimia): આ વિકૃતિઓ શરીરમાં પોષક તત્વોની ગંભીર ઉણપ સર્જે છે, જે હાડકાની ઘનતાને નોંધપાત્ર રીતે ઘટાડે છે.
- અમુક પ્રકારના કેન્સર (Certain Types of Cancer) અને તેની સારવાર: મલ્ટિપલ માયલોમા (Multiple Myeloma) જેવા કેન્સર સીધા હાડકાંને નુકસાન પહોંચાડી શકે છે. કીમોથેરાપી અને રેડિયેશન થેરાપી જેવી કેન્સરની સારવાર પણ હાડકાની ઘનતા ઘટાડી શકે છે.
- હિમોફિલિયા (Hemophilia) અને થેલેસેમિયા (Thalassemia): આ રક્ત વિકૃતિઓ પણ હાડકાના સ્વાસ્થ્યને અસર કરી શકે છે.
તેથી, જો તમને ઓસ્ટિઓપેનિયાનું નિદાન થયું હોય, તો તમારા ડૉક્ટર આ સંકળાયેલા રોગો અથવા પરિસ્થિતિઓ માટે તમારી તપાસ કરી શકે છે, ખાસ કરીને જો ઓસ્ટિઓપેનિયાનું કારણ સ્પષ્ટ ન હોય અથવા જો તે અપેક્ષા કરતાં વહેલું શરૂ થયું હોય. આનાથી યોગ્ય સારવાર યોજના બનાવવામાં મદદ મળી શકે છે.
ઓસ્ટિઓપેનિયાનું નિદાન કેવી રીતે કરવું?
ઓસ્ટિઓપેનિયાનું નિદાન મુખ્યત્વે ડેક્સા સ્કેન (DXA scan) નામના ટેસ્ટ દ્વારા કરવામાં આવે છે. આ એક પ્રકારનો એક્સ-રે છે જે હાડકાની ખનિજ ઘનતા (Bone Mineral Density – BMD) માપે છે. આ પ્રક્રિયા સરળ, પીડારહિત અને તેમાં ઓછું રેડિયેશન વપરાય છે.
ઓસ્ટિઓપેનિયાના નિદાનની પ્રક્રિયા નીચે મુજબ છે:
- ડેક્સા સ્કેન (DXA Scan):
- આ સ્કેન સામાન્ય રીતે કરોડરજ્જુ (lumbar spine) અને હિપ (hip) ના હાડકાંની ઘનતા માપે છે, કારણ કે આ વિસ્તારોમાં ફ્રેક્ચર થવાનું જોખમ વધારે હોય છે. કેટલીકવાર કાંડાના હાડકાનું પણ સ્કેન કરવામાં આવે છે.
- દર્દીને ટેબલ પર સૂવાનું કહેવામાં આવે છે, અને એક સ્કેનર તેમના શરીર પરથી પસાર થાય છે.
- સ્કેનર બે પ્રકારના એક્સ-રે કિરણોનો ઉપયોગ કરે છે, જે હાડકાં દ્વારા શોષાય છે. હાડકાં જેટલાં ગાઢ હશે, તેટલાં વધુ કિરણો શોષાશે.
- કમ્પ્યુટર આ શોષણના આધારે હાડકાની ઘનતાની ગણતરી કરે છે.
- ટી-સ્કોર (T-score):
- ડેક્સા સ્કેનના પરિણામો ટી-સ્કોરના રૂપમાં દર્શાવવામાં આવે છે. ટી-સ્કોર તમારા હાડકાની ઘનતાને તંદુરસ્ત, 30 વર્ષીય પુખ્ત વ્યક્તિના સરેરાશ હાડકાની ઘનતા સાથે સરખાવે છે.
- ટી-સ્કોરના આધારે નિદાન કરવામાં આવે છે:
- +1.0 થી -1.0: સામાન્ય હાડકાની ઘનતા.
- -1.0 થી -2.5: ઓસ્ટિઓપેનિયા (હાડકાની ઘનતા સામાન્ય કરતાં ઓછી, પરંતુ ઓસ્ટીયોપોરોસિસ જેટલી ગંભીર નથી).
- -2.5 થી નીચે: ઓસ્ટીયોપોરોસિસ (હાડકાં ખૂબ જ નબળાં અને ફ્રેક્ચર થવાનું ઊંચું જોખમ).
- ઝેડ-સ્કોર (Z-score):
- કેટલીકવાર ઝેડ-સ્કોર પણ માપવામાં આવે છે. ઝેડ-સ્કોર તમારી હાડકાની ઘનતાને તમારી જ ઉંમર, જાતિ અને વંશના અન્ય લોકોની સરેરાશ હાડકાની ઘનતા સાથે સરખાવે છે.
- જો ઝેડ-સ્કોર અસામાન્ય રીતે ઓછો હોય, તો તે હાડકાની ઘનતા ઘટાડવામાં ફાળો આપતા અન્ય તબીબી કારણોની તપાસ કરવા માટે સૂચક હોઈ શકે છે.
- તબીબી ઇતિહાસ અને શારીરિક તપાસ:
- ડૉક્ટર તમારા તબીબી ઇતિહાસ વિશે પૂછશે, જેમાં તમારા જોખમ પરિબળો, દવાઓ, અન્ય તબીબી પરિસ્થિતિઓ અને કૌટુંબિક ઇતિહાસનો સમાવેશ થાય છે.
- તેઓ શારીરિક તપાસ પણ કરી શકે છે, જો કે ઓસ્ટિઓપેનિયાના કોઈ સ્પષ્ટ શારીરિક ચિહ્નો હોતા નથી.
- અન્ય પરીક્ષણો (જરૂર મુજબ):
- કેટલાક કિસ્સાઓમાં, ડૉક્ટર ઓસ્ટિઓપેનિયાના કારણોને જાણવા માટે અન્ય રક્ત પરીક્ષણો અથવા પેશાબ પરીક્ષણોની ભલામણ કરી શકે છે, જેમ કે કેલ્શિયમ, વિટામિન ડીનું સ્તર, થાઇરોઇડ હોર્મોન્સ વગેરે.
કોણે ડેક્સા સ્કેન કરાવવું જોઈએ?
સામાન્ય રીતે, નીચેના જોખમ પરિબળો ધરાવતા લોકોને ડેક્સા સ્કેન કરાવવાની સલાહ આપવામાં આવે છે:
- 65 વર્ષથી વધુ ઉંમરની તમામ સ્ત્રીઓ.
- 70 વર્ષથી વધુ ઉંમરના તમામ પુરુષો.
- મેનોપોઝ પછીની સ્ત્રીઓ અને 50 વર્ષથી વધુ ઉંમરના પુરુષોમાં ઓસ્ટિઓપેનિયા માટેના જોખમ પરિબળો હોય તો.
- ફ્રેક્ચર થયું હોય તેવા પુખ્ત વયના લોકો.
- ઓસ્ટીયોપોરોસિસ સાથે સંકળાયેલ તબીબી પરિસ્થિતિઓ ધરાવતા લોકો.
- ઓસ્ટીયોપોરોસિસનું કારણ બની શકે તેવી દવાઓ લાંબા સમયથી લેતા લોકો.
- ઓસ્ટીયોપોરોસિસની સારવારની અસરકારકતાનું મૂલ્યાંકન કરવા માટે.
જો તમને ઓસ્ટિઓપેનિયાનું જોખમ લાગતું હોય, તો તમારા ડૉક્ટર સાથે વાત કરવી અને ડેક્સા સ્કેન વિશે પૂછવું મહત્વપૂર્ણ છે. વહેલું નિદાન અને યોગ્ય પગલાં ઓસ્ટીયોપોરોસિસ થવાનું જોખમ ઘટાડી શકે છે.
ઓસ્ટિઓપેનિયાની સારવાર શું છે?
ઓસ્ટિઓપેનિયાની સારવારનો મુખ્ય ઉદ્દેશ્ય હાડકાની ઘનતાને વધુ ઘટતી અટકાવવાનો અને ઓસ્ટીયોપોરોસિસ થવાનું જોખમ ઘટાડવાનો છે. સારવાર વ્યક્તિના જોખમ પરિબળો અને હાડકાની ઘનતાના સ્તર પર આધાર રાખે છે. સામાન્ય રીતે, ઓસ્ટિઓપેનિયાની સારવારમાં નીચેનાનો સમાવેશ થાય છે:
જીવનશૈલીમાં ફેરફાર:
- કેલ્શિયમનું પૂરતું સેવન: પુખ્ત વયના લોકો માટે દરરોજ 1000-1200 મિલિગ્રામ કેલ્શિયમની ભલામણ કરવામાં આવે છે. કેલ્શિયમના સારા સ્ત્રોતોમાં દૂધ અને ડેરી ઉત્પાદનો, લીલા પાંદડાવાળા શાકભાજી (જેમ કે પાલક અને બ્રોકોલી), બદામ, ટોફુ અને કેલ્શિયમ-ફોર્ટિફાઇડ ખોરાક અને પીણાંનો સમાવેશ થાય છે. જો ખોરાક દ્વારા પૂરતું કેલ્શિયમ ન મળે તો ડૉક્ટર કેલ્શિયમ સપ્લિમેન્ટ્સની સલાહ આપી શકે છે.
- વિટામિન ડીનું પૂરતું સેવન: વિટામિન ડી શરીરને કેલ્શિયમ શોષવામાં મદદ કરે છે. પુખ્ત વયના લોકો માટે દરરોજ 600-800 આંતરરાષ્ટ્રીય એકમો (IU) વિટામિન ડીની ભલામણ કરવામાં આવે છે. વિટામિન ડીના સ્ત્રોતોમાં સૂર્યપ્રકાશ, ફેટી માછલી (જેમ કે સૅલ્મોન અને મેકેરેલ), ઇંડાની જરદી અને વિટામિન ડી-ફોર્ટિફાઇડ ખોરાક અને પીણાંનો સમાવેશ થાય છે. જો લોહીમાં વિટામિન ડીનું સ્તર ઓછું હોય તો ડૉક્ટર વિટામિન ડી સપ્લિમેન્ટ્સની સલાહ આપી શકે છે.
- નિયમિત વજન ધરાવતી કસરતો: વજન ધરાવતી કસરતો (જેમ કે ચાલવું, દોડવું, સીડી ચઢવી, વેઇટ લિફ્ટિંગ) હાડકાંને મજબૂત બનાવવામાં મદદ કરે છે. સંતુલન સુધારતી કસરતો (જેમ કે તાઈ ચી અને યોગા) પડી જવાનું જોખમ ઘટાડવામાં મદદરૂપ થઈ શકે છે, જેનાથી ફ્રેક્ચરનું જોખમ ઓછું થાય છે.
- ધૂમ્રપાન છોડવું: ધૂમ્રપાન હાડકાની ઘનતા ઘટાડે છે અને ફ્રેક્ચરનું જોખમ વધારે છે.
- આલ્કોહોલનું સેવન મર્યાદિત કરવું: વધુ પડતું આલ્કોહોલ કેલ્શિયમના શોષણને અવરોધે છે અને હાડકાંને નબળા પાડે છે.
દવાઓ:
ઓસ્ટિઓપેનિયા ધરાવતા દરેક વ્યક્તિને દવાઓની જરૂર હોતી નથી. દવાઓનો ઉપયોગ સામાન્ય રીતે ત્યારે કરવામાં આવે છે જ્યારે હાડકાની ઘનતા ખૂબ ઓછી હોય અથવા ફ્રેક્ચરનું જોખમ વધારે હોય. ઓસ્ટિઓપેનિયાની સારવાર માટે વપરાતી કેટલીક દવાઓ નીચે મુજબ છે:
- બાયોફોસ્ફોનેટ્સ (Bisphosphonates): આ દવાઓ હાડકાના કોષોને તોડવાની પ્રક્રિયાને ધીમી કરે છે અને હાડકાની ઘનતા જાળવવામાં મદદ કરે છે. ઉદાહરણોમાં એલેન્ડ્રોનેટ (alendronate), રિસેડ્રોનેટ (risedronate) અને ઇબન્ડ્રોનેટ (ibandronate) નો સમાવેશ થાય છે.
- સિલેક્ટિવ એસ્ટ્રોજન રિસેપ્ટર મોડ્યુલેટર્સ (SERMs): રેલોક્સિફેન (raloxifene) જેવી દવાઓ મેનોપોઝ પછીની સ્ત્રીઓમાં હાડકાની ઘનતા વધારવામાં મદદ કરી શકે છે અને કરોડરજ્જુના ફ્રેક્ચરનું જોખમ ઘટાડી શકે છે.
- ડેનોસુમાબ (Denosumab): આ એક ઇન્જેક્શન છે જે હાડકાના કોષોને તોડવાની પ્રક્રિયાને અવરોધે છે અને હાડકાની ઘનતા વધારે છે.
- ટેરીપેરાટાઇડ (Teriparatide) અને એબલોપેરાટાઇડ (Abaloparatide): આ દવાઓ પેરાથાઇરોઇડ હોર્મોન જેવી હોય છે અને નવા હાડકાના નિર્માણને ઉત્તેજીત કરે છે. તેનો ઉપયોગ સામાન્ય રીતે ઓસ્ટીયોપોરોસિસની સારવાર માટે થાય છે, પરંતુ કેટલાક કિસ્સાઓમાં ઓસ્ટિઓપેનિયા ધરાવતા લોકોમાં ફ્રેક્ચરનું જોખમ ખૂબ વધારે હોય ત્યારે તેનો વિચાર કરી શકાય છે.
તમારા માટે કઈ સારવાર યોગ્ય છે તે તમારા ડૉક્ટર તમારી તબીબી ઇતિહાસ, જોખમ પરિબળો અને ડેક્સા સ્કેનના પરિણામોના આધારે નક્કી કરશે. ઓસ્ટિઓપેનિયાની સારવાર એક લાંબા ગાળાની પ્રક્રિયા હોઈ શકે છે અને નિયમિત ફોલો-અપ અને હાડકાની ઘનતાની તપાસ જરૂરી છે.
ઓસ્ટિયોપેનિયાના ઘરેલું ઉપાય શું છે?
ઓસ્ટિઓપેનિયાની સારવારમાં મુખ્ય ધ્યાન તબીબી સલાહ અને જીવનશૈલીમાં ફેરફાર પર હોય છે. જો કે, કેટલીક ઘરેલું બાબતો એવી છે જે હાડકાના સ્વાસ્થ્યને સુધારવામાં અને ઓસ્ટિઓપેનિયાનું સંચાલન કરવામાં મદદરૂપ થઈ શકે છે. આ ઉપાયો તબીબી સારવારનો વિકલ્પ નથી, પરંતુ તેને પૂરક તરીકે ગણી શકાય છે:
ખોરાકમાં ફેરફાર:
- કેલ્શિયમથી ભરપૂર ખોરાક લો: તમારા આહારમાં ડેરી ઉત્પાદનો (દૂધ, દહીં, ચીઝ), લીલા પાંદડાવાળા શાકભાજી (પાલક, બ્રોકોલી), બદામ, તલ, ટોફુ અને કેલ્શિયમ યુક્ત ખોરાક (જેમ કે અમુક અનાજ અને જ્યુસ) નો સમાવેશ કરો.
- વિટામિન ડી યુક્ત ખોરાક લો: ફેટી માછલી (સૅલ્મોન, મેકેરેલ), ઇંડાની જરદી અને વિટામિન ડી યુક્ત ખોરાક લો.
- મેગ્નેશિયમ અને ફોસ્ફરસનું પૂરતું સેવન: આ ખનિજો પણ હાડકાના સ્વાસ્થ્ય માટે મહત્વપૂર્ણ છે. મેગ્નેશિયમ લીલા પાંદડાવાળા શાકભાજી, બદામ અને બીજમાં જોવા મળે છે, જ્યારે ફોસ્ફરસ ડેરી ઉત્પાદનો, માંસ અને અનાજમાં હોય છે.
- પ્રોટીનનું પૂરતું સેવન: પ્રોટીન હાડકાના નિર્માણ માટે જરૂરી છે. તમારા આહારમાં દુર્બળ માંસ, માછલી, ઇંડા, ડેરી ઉત્પાદનો, કઠોળ અને બદામનો સમાવેશ કરો.
- સોડિયમનું સેવન મર્યાદિત કરો: વધુ પડતું સોડિયમ શરીરમાંથી કેલ્શિયમ ગુમાવવાનું કારણ બની શકે છે. પ્રોસેસ્ડ ખોરાક અને મીઠાનું સેવન ઓછું કરો.
- કેફીન અને આલ્કોહોલનું સેવન મર્યાદિત કરો: વધુ પડતું કેફીન અને આલ્કોહોલ હાડકાના સ્વાસ્થ્ય પર નકારાત્મક અસર કરી શકે છે.
જીવનશૈલીમાં ફેરફાર:
- નિયમિત સૂર્યપ્રકાશમાં રહો: સૂર્યપ્રકાશ વિટામિન ડીનો કુદરતી સ્ત્રોત છે. દરરોજ થોડો સમય (તમારા ત્વચાના પ્રકાર અને સૂર્યની તીવ્રતાના આધારે 15-20 મિનિટ) સૂર્યપ્રકાશમાં રહેવું વિટામિન ડીનું સ્તર વધારવામાં મદદ કરી શકે છે. જો કે, ત્વચાને વધુ પડતા સૂર્યના નુકસાનથી બચાવવા માટે સાવચેતી રાખવી જરૂરી છે.
- નિયમિત વજન ધરાવતી કસરતો કરો: ચાલવું, દોડવું, સીડી ચઢવી અને વેઇટ લિફ્ટિંગ જેવી કસરતો હાડકાંને મજબૂત બનાવવામાં મદદ કરે છે. તમારા ડૉક્ટર અથવા ફિઝિયોથેરાપિસ્ટની સલાહ મુજબ યોગ્ય કસરતો કરો.
- સંતુલન સુધારતી કસરતો કરો: યોગા અને તાઈ ચી જેવી કસરતો પડી જવાનું જોખમ ઘટાડે છે, જેનાથી ફ્રેક્ચરનું જોખમ ઓછું થાય છે.
- ધૂમ્રપાન છોડો: ધૂમ્રપાન હાડકાના સ્વાસ્થ્ય માટે ખૂબ જ હાનિકારક છે.
- પડી જવાથી બચો: ઘરમાંથી લપસણી સપાટીઓ દૂર કરો, સારી રીતે પ્રકાશિત રાખો અને જરૂર પડે તો વોકિંગ એઇડ્સનો ઉપયોગ કરો.
અન્ય બાબતો:
- તણાવનું સંચાલન કરો: લાંબા સમય સુધી રહેતો તણાવ હોર્મોનલ સંતુલનને અસર કરી શકે છે, જે હાડકાના સ્વાસ્થ્ય પર અસર કરી શકે છે. યોગા, ધ્યાન અથવા અન્ય તણાવ ઘટાડવાની તકનીકોનો ઉપયોગ કરો.
- નિયમિત તબીબી તપાસ કરાવો: તમારા ડૉક્ટરની સલાહ મુજબ નિયમિત હાડકાની ઘનતાની તપાસ કરાવો અને તેમની સૂચનાઓનું પાલન કરો.
યાદ રાખો કે આ ઘરેલું ઉપાયો ઓસ્ટિઓપેનિયાના સંચાલનમાં મદદરૂપ થઈ શકે છે, પરંતુ તે તબીબી સારવારનો વિકલ્પ નથી. જો તમને ઓસ્ટિઓપેનિયાનું નિદાન થયું હોય, તો તમારા ડૉક્ટરની સલાહ અને સૂચનાઓનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે.
ઓસ્ટિઓપેનિયામાં શું ખાવું અને શું ન ખાવું?
ઓસ્ટિઓપેનિયામાં હાડકાના સ્વાસ્થ્યને જાળવવા અને હાડકાની ઘનતાને વધુ ઘટતી અટકાવવા માટે યોગ્ય આહાર લેવો ખૂબ જ મહત્વપૂર્ણ છે. અહીં શું ખાવું જોઈએ અને શું ટાળવું જોઈએ તેની માહિતી આપવામાં આવી છે:
ઓસ્ટિઓપેનિયામાં શું ખાવું જોઈએ:
- કેલ્શિયમથી ભરપૂર ખોરાક:
- ડેરી ઉત્પાદનો: દૂધ, દહીં, ચીઝ (ઓછી ચરબીવાળા વિકલ્પો પસંદ કરો).
- લીલા પાંદડાવાળા શાકભાજી: પાલક, બ્રોકોલી, કોલાર્ડ ગ્રીન્સ, કેલે.
- કેલ્શિયમ યુક્ત ખોરાક: ટોફુ, સોયા દૂધ, બદામનું દૂધ, નારંગીનો રસ (ફોર્ટિફાઇડ), અમુક અનાજ (ફોર્ટિફાઇડ).
- માછલી: સાર્ડિન અને સૅલ્મોન (નાની હાડકાં સાથે ખાઓ).
- બદામ અને બીજ: બદામ, તલ, ચિયા બીજ.
- વિટામિન ડી યુક્ત ખોરાક:
- ફેટી માછલી: સૅલ્મોન, મેકેરેલ, ટ્યૂના.
- ઇંડાની જરદી.
- વિટામિન ડી યુક્ત ખોરાક: દૂધ (ફોર્ટિફાઇડ), નારંગીનો રસ (ફોર્ટિફાઇડ), અમુક અનાજ (ફોર્ટિફાઇડ).
- મેગ્નેશિયમથી ભરપૂર ખોરાક:
- લીલા પાંદડાવાળા શાકભાજી, બદામ, બીજ, આખા અનાજ, કઠોળ.
- ફોસ્ફરસથી ભરપૂર ખોરાક:
- ડેરી ઉત્પાદનો, માંસ, મરઘાં, માછલી, ઇંડા, કઠોળ, બદામ. જો કે, તેનું વધુ પડતું સેવન ટાળવું જોઈએ, કારણ કે તે કેલ્શિયમના શોષણને અસર કરી શકે છે.
- પ્રોટીનથી ભરપૂર ખોરાક:
- દુર્બળ માંસ, મરઘાં, માછલી, ઇંડા, ડેરી ઉત્પાદનો, કઠોળ, ટોફુ, બદામ અને બીજ.
- વિટામિન કેથી ભરપૂર ખોરાક:
- લીલા પાંદડાવાળા શાકભાજી (પાલક, કેલે, બ્રોકોલી).
ઓસ્ટિઓપેનિયામાં શું ન ખાવું જોઈએ (અથવા ઓછું ખાવું જોઈએ):
- વધુ પડતું સોડિયમ (મીઠું): વધુ પડતું મીઠું શરીરમાંથી કેલ્શિયમ ગુમાવવાનું કારણ બની શકે છે. પ્રોસેસ્ડ ખોરાક, તૈયાર ભોજન અને મીઠાનું સેવન ઓછું કરો.
- વધુ પડતું કેફીન: વધુ પડતું કેફીન (ચા, કોફી, સોડા) શરીરમાંથી કેલ્શિયમનું ઉત્સર્જન વધારી શકે છે. તેનું સેવન મર્યાદિત કરો.
- વધુ પડતો આલ્કોહોલ: વધુ પડતો આલ્કોહોલ હાડકાના નિર્માણને અવરોધે છે અને કેલ્શિયમના શોષણને ઘટાડે છે.
- ફાઇટેટ્સ (Phytates) યુક્ત ખોરાક વધુ પ્રમાણમાં: આખા અનાજ અને કઠોળમાં ફાઇટેટ્સ હોય છે, જે કેલ્શિયમના શોષણને અવરોધી શકે છે. જો કે, તેને પલાળીને અથવા રાંધીને ખાવાથી તેની અસર ઓછી કરી શકાય છે.
- ઓક્સાલેટ્સ (Oxalates) યુક્ત ખોરાક વધુ પ્રમાણમાં: પાલક અને રુબાર્બ જેવા ખોરાકમાં ઓક્સાલેટ્સ હોય છે, જે કેલ્શિયમ સાથે જોડાઈને તેના શોષણને ઘટાડી શકે છે. જો કે, આ ખોરાક અન્ય પોષક તત્વોથી ભરપૂર હોવાથી તેનું સેવન મર્યાદિત માત્રામાં કરી શકાય છે.
- પ્રોસેસ્ડ ખોરાક: આ ખોરાકમાં સામાન્ય રીતે સોડિયમનું પ્રમાણ વધુ હોય છે અને પોષક તત્વો ઓછા હોય છે.
મહત્વની નોંધ:
- તમારા આહારમાં કોઈપણ મોટો ફેરફાર કરતા પહેલા હંમેશા તમારા ડૉક્ટર અથવા ડાયેટિશિયનની સલાહ લો.
- તેઓ તમારી વ્યક્તિગત જરૂરિયાતો અને તબીબી ઇતિહાસના આધારે યોગ્ય આહાર યોજના બનાવવામાં મદદ કરી શકે છે.
- માત્ર ખોરાક પર આધાર રાખવાને બદલે, નિયમિત કસરત અને ડૉક્ટરની સલાહ મુજબની સારવાર પણ ઓસ્ટિઓપેનિયાના સંચાલન માટે એટલી જ મહત્વપૂર્ણ છે.
ઓસ્ટિઓપેનિયાનું જોખમ કેવી રીતે ઘટાડવું?
ઓસ્ટિઓપેનિયાનું જોખમ ઘટાડવા માટે તમે તમારી જીવનશૈલીમાં અને આહારમાં કેટલાક મહત્વપૂર્ણ ફેરફારો કરી શકો છો. અહીં કેટલાક અસરકારક ઉપાયો જણાવ્યા છે:
યોગ્ય આહાર:
- પૂરતું કેલ્શિયમ લો: તમારા દૈનિક આહારમાં કેલ્શિયમથી ભરપૂર ખોરાકનો સમાવેશ કરો. ડેરી ઉત્પાદનો, લીલા પાંદડાવાળા શાકભાજી, બદામ, તલ અને કેલ્શિયમ યુક્ત ખોરાક લો. પુખ્ત વયના લોકો માટે દરરોજ 1000-1200 મિલિગ્રામ કેલ્શિયમની ભલામણ કરવામાં આવે છે.
- પૂરતું વિટામિન ડી લો: વિટામિન ડી શરીરને કેલ્શિયમ શોષવામાં મદદ કરે છે. સૂર્યપ્રકાશમાં થોડો સમય વિતાવો અને વિટામિન ડી યુક્ત ખોરાક લો. જરૂર પડે તો ડૉક્ટરની સલાહથી વિટામિન ડી સપ્લિમેન્ટ્સ લો. પુખ્ત વયના લોકો માટે દરરોજ 600-800 IU વિટામિન ડીની ભલામણ કરવામાં આવે છે.
- મેગ્નેશિયમ અને વિટામિન કેનું સેવન કરો: આ પોષક તત્વો પણ હાડકાના સ્વાસ્થ્ય માટે મહત્વપૂર્ણ છે. તમારા આહારમાં લીલા પાંદડાવાળા શાકભાજી, બદામ અને આખા અનાજનો સમાવેશ કરો.
- પ્રોટીનયુક્ત ખોરાક લો: પ્રોટીન હાડકાના નિર્માણમાં મદદ કરે છે. તમારા આહારમાં દુર્બળ માંસ, માછલી, ઇંડા, ડેરી ઉત્પાદનો અને કઠોળનો સમાવેશ કરો.
- સોડિયમ, કેફીન અને આલ્કોહોલનું સેવન મર્યાદિત કરો: આ પદાર્થો વધુ માત્રામાં લેવાથી હાડકાના સ્વાસ્થ્ય પર નકારાત્મક અસર થઈ શકે છે.
સક્રિય જીવનશૈલી:
- નિયમિત વજન ધરાવતી કસરતો કરો: ચાલવું, દોડવું, સીડી ચઢવી અને વેઇટ લિફ્ટિંગ જેવી કસરતો હાડકાંને મજબૂત બનાવે છે. અઠવાડિયામાં ઓછામાં ઓછી 3-4 વખત 30 મિનિટ માટે કસરત કરો.
- સંતુલન સુધારતી કસરતો કરો: યોગા અને તાઈ ચી જેવી કસરતો પડી જવાનું જોખમ ઘટાડે છે, જેનાથી ફ્રેક્ચરનું જોખમ ઓછું થાય છે.
જોખમ પરિબળોનું સંચાલન:
- ધૂમ્રપાન છોડો: ધૂમ્રપાન હાડકાની ઘનતા ઘટાડે છે.
- વધુ પડતા આલ્કોહોલનું સેવન ટાળો.
- અમુક દવાઓ વિશે સાવચેત રહો: જો તમે લાંબા સમયથી કોર્ટીકોસ્ટેરોઇડ્સ અથવા અન્ય હાડકાંને નબળા કરતી દવાઓ લઈ રહ્યા હોવ, તો તમારા ડૉક્ટર સાથે વાત કરો. તેઓ ડોઝમાં ફેરફાર અથવા અન્ય વિકલ્પો સૂચવી શકે છે.
- તબીબી પરિસ્થિતિઓનું સંચાલન કરો: થાઇરોઇડ સમસ્યાઓ, પાચનતંત્રના રોગો અને અન્ય તબીબી પરિસ્થિતિઓ હાડકાના સ્વાસ્થ્યને અસર કરી શકે છે. તેમનું યોગ્ય સંચાલન કરો.
નિયમિત તપાસ:
- જો તમને ઓસ્ટિઓપેનિયાનું જોખમ વધારે હોય (જેમ કે મોટી ઉંમર, મેનોપોઝ, ઓછી હાડકાની ઘનતાનો કૌટુંબિક ઇતિહાસ), તો તમારા ડૉક્ટરની સલાહ મુજબ નિયમિત હાડકાની ઘનતાની તપાસ (ડેક્સા સ્કેન) કરાવો. વહેલું નિદાન જોખમ ઘટાડવામાં મદદરૂપ થઈ શકે છે.
આ પગલાં લઈને તમે ઓસ્ટિઓપેનિયા થવાનું જોખમ ઘટાડી શકો છો અને તમારા હાડકાંને મજબૂત રાખી શકો છો. હંમેશા તમારા ડૉક્ટરની સલાહ અને માર્ગદર્શનનું પાલન કરો.
સારાંશ
ઓસ્ટિઓપેનિયા એક એવી સ્થિતિ છે જેમાં હાડકાની ખનિજ ઘનતા સામાન્ય કરતાં ઓછી હોય છે, પરંતુ તે ઓસ્ટીયોપોરોસિસ જેટલી ગંભીર નથી હોતી. આ સ્થિતિમાં હાડકાં નબળાં હોય છે અને ફ્રેક્ચર થવાનું જોખમ વધી જાય છે. ઓસ્ટિઓપેનિયાના કોઈ સ્પષ્ટ લક્ષણો હોતા નથી અને તેનું નિદાન ડેક્સા સ્કેન દ્વારા થાય છે.
વધતી ઉંમર, મેનોપોઝ, કેલ્શિયમ અને વિટામિન ડીની ઉણપ, શારીરિક પ્રવૃત્તિનો અભાવ, ધૂમ્રપાન અને અમુક તબીબી પરિસ્થિતિઓ તેના મુખ્ય કારણો છે.
ઓસ્ટિઓપેનિયાની સારવારમાં મુખ્યત્વે જીવનશૈલીમાં ફેરફાર (યોગ્ય આહાર, નિયમિત કસરત) અને જો જરૂરી હોય તો ડૉક્ટરની સલાહ મુજબ દવાઓનો સમાવેશ થાય છે. ઓસ્ટિઓપેનિયાનું વહેલું નિદાન અને યોગ્ય સંચાલન ઓસ્ટીયોપોરોસિસ થવાનું જોખમ ઘટાડી શકે છે.